椎管内麻醉
2011-10-27 11:00:36 来源: 作者: 评论:0 点击:
一、蛛网膜下腔滞麻醉
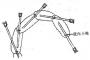
将局部麻醉药注入蛛网膜下腔,阻滞脊神经根,称为蛛网膜下腔阻滞麻醉,简称脊椎麻醉或腰麻(图1-27)。如取坐位穿刺,将重比重的局麻药注入蛛网膜下腔,仅阻滞第3、4、5骶神经,即麻醉范围只限于肛门会阴区,称鞍区麻醉,简称鞍麻。
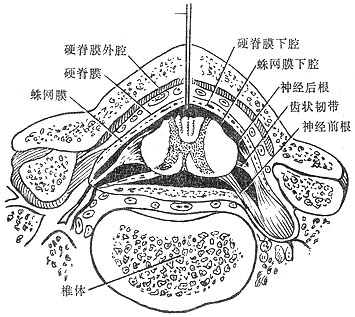
图1-27 脊椎椎管的横切面
(一)穿刺步骤
常取侧卧位,背部与手术台的边缘平齐,两手抱膝,脊椎尽量弯曲,使腰椎棘突间隙加宽。为避免损伤脊髓,穿刺点宜选择在腰椎3-4或4-5间隙(图1-28)。两侧髂嵴间的连线是通过第四腰椎棘突或腰椎3-4间隙,以此作为定位基准。消毒皮肤,覆盖消毒巾,在穿刺点用0.5-1%普鲁卡因作浸润麻醉,选用细腰椎穿刺针(22-26G),正中进行穿刺时,腰穿针应与棘突平行方向刺入,针尖经过皮肤、皮下、棘上韧带、棘间韧带、黄韧带而进入硬膜外腔,再向前推进,刺破硬脊膜和蛛网膜就进入蛛网膜下腔。穿过黄韧带和硬脊膜时常有明显的突破感。拔出针芯有脑脊液流出便可注入局麻药(图1-29)。
常用局麻药有以下几种,一般均用其重比重的溶液(表1-13)。如:①6%普鲁卡因含糖溶液(普鲁卡因粉150毫克+0.1%肾上腺素0.2毫升+5%葡萄糖2.3毫升。②1%丁卡因、10%葡萄糖、3%麻黄碱各1毫升混合液。③0.75%布比卡因(含糖)。
(二)生理变化
脑脊液无色透明,pH7.40,比重1.003~1.008,局麻药籍脑脊液扩散,直接作用于脊神经根入部分脊髓。前根麻醉后可阻滞运动神经(肌肉松驰)和交感神经传出纤维(血管扩张、缓脉等);后根麻醉后可阻滞感觉神经(感觉消失)和交感神经传入纤维。各种神经纤维的粗细不等,直径愈粗,所需药物浓度愈高,诱导时间也愈长。局麻药在脑脊液中向头端扩散时,直径最细的交感神经纤维最先被阻滞,其次为感觉神经,最粗的运动神经纤维最后被阻滞。
交感神经阻滞后,其支配区域的阻力血管和容量血管均扩张,血管床容积迅速扩大,有效循环血容量相对不足。根据麻醉平面的高低,血压有不同程度的下降,其下降的幅度决定于阻滞范围,可以通过未麻醉区的血管收缩来进行代偿,高平面阻滞更易造成低血压。除骶段外的大部分副交感神经纤维未被阻滞,故有脉缓、肠管收缩和蠕动亢进、牵拉内脏而出现恶心呕吐等反应。感觉神经纤维被阻滞后,其相同区域痛觉消失。运动神经纤维被阻滞后,其所支配的骨骼肌松弛。隔肌由颈3~4神经支配,肋间肌由胸1~2脊神经支配,隔肌和肋间肌完全麻痹,则自主呼吸消失,仅肋间肌完全麻痹,则呈现呼吸抑制。

图1-28 腰椎间隙定位图

图1-29 脊椎穿刺进针过程
(三)平面调节
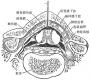
麻醉平面是指痛觉消失的阻滞平面,表示脊神经阻滞范围。感觉神经的阻滞平面要低于交感神经的阻滞平面,运动神经的阻滞平而又低于感觉神经的阻滞平面,各段脊神经在人体体表的分布标志如(图1-30)。

图1-30 脊神经在皮肤的分布
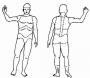
麻醉药注入蛛网膜下腔后,一般只需十数分钟即已固定于神经组织中,产生的麻醉范围即不再变化,故要求在药物起效时间内尽快将平面控制在手术需要的范围,平面调节是否恰当将影响麻醉的成败和病人的安全。影响麻醉平面的因素很多,如穿刺部位、局麻药的比重、剂量和容积、体位、穿刺针斜口的方向、注药速度、麻药本身的性能及个体差异等,调节平面时均应综合考虑(图1-31、1-32)。

图1-31 脊椎麻醉平面调节头低足高位
图1-32 脊椎麻醉平面调节头高足低位
(四)适应证和禁忌证
适用于下腹部、下肢及会阴肛门的手术。下述情况禁用:①中枢神经系统疾病,如脑膜炎、脊髓前角灰白质炎、结核及肿瘤等。②穿刺部位感染或败血症。③心血管功能不全,如严重贫血、休克、心力衰竭、高血压、冠心病等。④腹水或腹腔内巨大肿瘤。⑤凝血机能障碍。
(五)并发症
1.血压下降 多发生在麻醉平面过高和术前准备不足或一般情况较差的病人,麻醉开始后应保留静脉通道,适当扩充血容量。轻度血压下降,可肌注麻黄碱30mg(成人),重者静脉快速滴注15mg并加快输液。对于因牵拉内脏而引起的大幅度血压下降和脉缓,则应暂停手术刺激,静注阿托品0.5mg,必要时使用血管收缩药。
2.呼吸抑制 胸段脊神经阻滞后,肋间肌麻痹,出现呼吸抑制,机体依靠膈肌进行代偿,此时可鼓励病人作深呼吸、吸氧或扶助呼吸以维持足够的肺通气量。如隔肌麻痹,则呼吸停止,应立即作人工呼吸进行急救,同时应注意循环及相应处理。
3.头痛 腰穿后脑脊液不断从穿刺孔漏入硬膜外腔,致颅内压下降,颅内血管扩张而引起血管性头痛。多发生于麻醉后1~3天,抬头或坐起时加重,平卧后减轻或消失。预防腰麻后头痛应采用26G细腰穿针,避免多次穿刺,术中及术后应应注意补液,防止脱水。头痛发生后主要是卧床休息,静脉输液和对症治疗,必要时用生理盐水(或右旋糖酐)作硬膜外腔填充。
4.尿潴留 主要由于骶神经麻醉后,膀胱功能恢复晚,多见于肛门或会阴部手术后,术中快速输液导致膀胱过早充盈或术后伤口疼痛均可影响排尿。发生尿潴留后应予热敷、理疗、针刺、导尿等对症处理。
二、硬脊膜外腔阻滞麻醉
将局麻药注入硬脊膜外腔,阻滞脊神经要,使躯干的某一节段产生麻醉作用,称硬脊膜外腔阻滞麻醉,简称硬膜外阻滞或硬膜外麻醉(图1-33)。若将局麻药从骶裂孔注入骶管,阻滞骶或其它脊神经根,则称骶管阻滞或骶管麻醉。是硬膜外阻滞的一种。
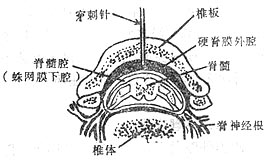
图1-33 硬膜外腔横断面
硬膜外阻滞有单次法和连续法两种。单次法是将局麻药的总量在短时内分次注入硬外腔,因用药量颇大,易引起局麻药中毒,如不慎误注入蛛网膜下腔,则危险性更大,故目前很少应用。连续法是将一塑料导管通过穿刺针留置在硬膜外腔,再通过导管分次注入局麻药(图1-34)。根据病情和手术需要掌握用药量,安全性大,麻醉时间又可随意延长,是临床上最常用的一种方法。
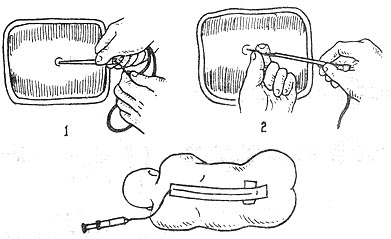
图1-34 持续硬膜外麻醉情况
(一)穿刺方法
穿刺点应根据手术部位选定,一般取支配手术范围中央的相应棘突间了隙。
穿刺术有直入法与侧入法两种。病人准备与腰麻同。选择好穿刺间隙后,直入法是在穿刺间隙中点进行,穿过皮肤、棘上韧带和棘间韧带而达黄韧带。侧入法是在离棘突中线约1厘米处进针,针体与背部皮肤垂直,向前直抵椎板,稍退针使针体与正中线倾斜成30度左右角度。腰部穿刺时,针尖向前探索即可抵黄韧带,而胸部穿刺时,针尖应顺着椎板背面逐渐向头端倾斜,以寻找棘突间隙。无论直入法或侧入法,针尖抵黄韧带时均有一种坚实感,阻力增加,突破黄韧带后便有落空感,表明针尖已达硬膜外腔。
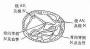
判断穿刺针进入硬膜外腔的方法:①穿过黄韧带时阻力突然消失,回抽无脑脊液。②负压试验:用一带水柱的细玻璃管,接上穿刺针,穿过黄韧带进入硬膜外腔,玻璃管内的液体被硬膜外腔负压吸入。亦可用悬滴法试验。③阻力试验:用一5毫升注射器,内装少量生理盐水或局麻药,并保留一小气泡,接上穿刺针。轻轻推动注射器芯,如有阻力,则气泡压缩变小,说明针尖未在硬膜外腔,如无任何阻力,气泡不被压缩,说明在硬膜外腔。同样于注射器内装数毫升空气,如针尖不在硬膜外腔时,则注气有明显阻力,在硬外腔则注气无阻力。注气后,立即取下注射器,有时能看到气泡由穿刺针尾涌出现象(图1-35,1-36,1-37)。
确定针尖已在硬膜外腔,然后在针管内插入硬膜外导管(图1-38),拔针后导管应留置2~3厘米于硬膜外腔内。先经导管注射试验剂量,试验剂量指相当于一次腰麻的剂量,5分钟后再注入维持量。硬膜外麻醉常用药物见(表1-13)。

图1-35 黄韧带的弹性感
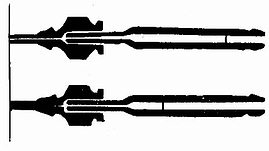
图1-36 玻璃管侧负压
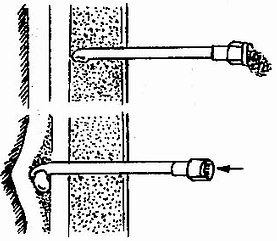
图1-37 悬滴试验
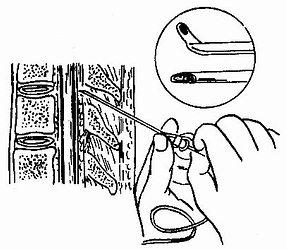
图1-38 硬脊外腔内插入导管
骶管穿刺法:为经骶裂孔而达骶部硬膜外腔的穿刺法。第五骶椎没有棘突,且左右椎板未在中线合拢,其间的裂孔即为骶袭孔,两旁各有一豆大的骶角,用手指由尾骨尖沿背正中线向上约3厘米,摸到的凹陷即是。穿刺采用伏卧位或侧卧位,在骶裂孔中心,以20~22号针穿刺,经皮肤、皮下及穿过骶尾韧带,有一明显突破感,表示进入骶管腔内,回抽无血和脑脊液,即可注药(图1-39)。
(二)生理变化
硬膜外腔是一环绕脊髓和蛛网膜下腔的扁圆形狭长间隙,上方在枕骨大孔处闭合,与颅腔不通,下端止于骶裂孔,腔内有疏松的结缔组织和 脂肪组织,以及丰富的静脉丛。背部间隙腰段为5~6毫米,愈往上愈窄,故穿刺技术要求高。因静 脉丛血管壁薄,药物能被迅速吸收,穿刺针及导管均有可能损伤静脉丛而出血,特别是有出血倾向的人或用抗凝疗法时更应注意。局麻药注入硬膜外腔 后,以穿刺点为中心向上下左右扩散,一般认为,药液扩散至椎间孔,因该处神经根的鞘膜较薄,易被麻药穿透而使神经根麻痹,或认为麻药是经根蛛网膜绒毛逐渐吸收,进入蛛网膜下腔后而产生麻醉作用的。
(三)适应证和禁忌证
理论上讲,凡脊神经支配区域的手术均可在硬膜外麻醉下进行,故可包括腰麻的适应证,临床实践中最常用于腹部、胸壁及下肢手术。禁忌证与腰麻相同。
(四)并发症
最常见的并发症是血压下降和呼吸抑制,最严重但少见的并发症是全脊髓麻醉和神经损伤(截瘫)。

图1-39 骶管穿刺术
1.全脊髓麻醉 主要是误将较大量的局麻药注入到蛛网膜下腔,引起全脊髓包括脊神经根的阻滞,结果造成呼吸和心跳停止。预防应着重加强正规操作,坚持使用试验剂量,给药后密切观察病人的血压、呼吸和麻醉平面的变化,使用连续法比较安全。一旦发生全脊麻后,应立即给氧和气管内插管施行人工呼吸,同时用血管收缩药维持血压,心跳停止时则需立即作胸外心脏按摩,若能及时发现和抢救,多无严重后果。
2.截瘫 由于神经损伤所致,一种为直接损伤脊髓或脊神经根,另一种为间接压迫脊髓或脊神经根,如血肿或脓肿压迫。为免除造成 永久性截瘫,应早期发现和及时治疗。直接损伤脊神经根的治疗包括理疗、给予维生素、激素等对症疗法。硬膜外麻醉后发生感染而形成脓肿,其特点是背部疼痛,同时有神经根受刺激的放射必疼痛,脓肿部位的棘 突有扣击痛和压痛,数日或数周后出现全身症状如头痛、畏寒、发热及白血球增多。在观察过程中应重视脊髓受压的早期症状和体征,如运动无力、感觉减退及括约肌功能障碍。椎管内造影有确诊价值。确诊后应及早作椎板切除减压术。硬膜外麻醉穿刺过程中和插入导管中常发生出血,但因此而发生瘫痪者却很少见。因血肿压迫而瘫痪者多与凝血功能障碍或抗凝治疗有关。其临床特点是麻醉平面不消失,或平面缩小后又扩大,并很快出现瘫痪症状者。如怀疑有血肿压迫,应争取在6小时之内施行椎板切除和清除血肿手术,可望完全恢复,如超过72小时则预后不良。
将局部麻醉药注入蛛网膜下腔,阻滞脊神经根,称为蛛网膜下腔阻滞麻醉,简称脊椎麻醉或腰麻(图1-27)。如取坐位穿刺,将重比重的局麻药注入蛛网膜下腔,仅阻滞第3、4、5骶神经,即麻醉范围只限于肛门会阴区,称鞍区麻醉,简称鞍麻。

图1-27 脊椎椎管的横切面
(一)穿刺步骤
常取侧卧位,背部与手术台的边缘平齐,两手抱膝,脊椎尽量弯曲,使腰椎棘突间隙加宽。为避免损伤脊髓,穿刺点宜选择在腰椎3-4或4-5间隙(图1-28)。两侧髂嵴间的连线是通过第四腰椎棘突或腰椎3-4间隙,以此作为定位基准。消毒皮肤,覆盖消毒巾,在穿刺点用0.5-1%普鲁卡因作浸润麻醉,选用细腰椎穿刺针(22-26G),正中进行穿刺时,腰穿针应与棘突平行方向刺入,针尖经过皮肤、皮下、棘上韧带、棘间韧带、黄韧带而进入硬膜外腔,再向前推进,刺破硬脊膜和蛛网膜就进入蛛网膜下腔。穿过黄韧带和硬脊膜时常有明显的突破感。拔出针芯有脑脊液流出便可注入局麻药(图1-29)。
常用局麻药有以下几种,一般均用其重比重的溶液(表1-13)。如:①6%普鲁卡因含糖溶液(普鲁卡因粉150毫克+0.1%肾上腺素0.2毫升+5%葡萄糖2.3毫升。②1%丁卡因、10%葡萄糖、3%麻黄碱各1毫升混合液。③0.75%布比卡因(含糖)。
(二)生理变化
脑脊液无色透明,pH7.40,比重1.003~1.008,局麻药籍脑脊液扩散,直接作用于脊神经根入部分脊髓。前根麻醉后可阻滞运动神经(肌肉松驰)和交感神经传出纤维(血管扩张、缓脉等);后根麻醉后可阻滞感觉神经(感觉消失)和交感神经传入纤维。各种神经纤维的粗细不等,直径愈粗,所需药物浓度愈高,诱导时间也愈长。局麻药在脑脊液中向头端扩散时,直径最细的交感神经纤维最先被阻滞,其次为感觉神经,最粗的运动神经纤维最后被阻滞。
交感神经阻滞后,其支配区域的阻力血管和容量血管均扩张,血管床容积迅速扩大,有效循环血容量相对不足。根据麻醉平面的高低,血压有不同程度的下降,其下降的幅度决定于阻滞范围,可以通过未麻醉区的血管收缩来进行代偿,高平面阻滞更易造成低血压。除骶段外的大部分副交感神经纤维未被阻滞,故有脉缓、肠管收缩和蠕动亢进、牵拉内脏而出现恶心呕吐等反应。感觉神经纤维被阻滞后,其相同区域痛觉消失。运动神经纤维被阻滞后,其所支配的骨骼肌松弛。隔肌由颈3~4神经支配,肋间肌由胸1~2脊神经支配,隔肌和肋间肌完全麻痹,则自主呼吸消失,仅肋间肌完全麻痹,则呈现呼吸抑制。

图1-28 腰椎间隙定位图

图1-29 脊椎穿刺进针过程
(三)平面调节
麻醉平面是指痛觉消失的阻滞平面,表示脊神经阻滞范围。感觉神经的阻滞平面要低于交感神经的阻滞平面,运动神经的阻滞平而又低于感觉神经的阻滞平面,各段脊神经在人体体表的分布标志如(图1-30)。

图1-30 脊神经在皮肤的分布
麻醉药注入蛛网膜下腔后,一般只需十数分钟即已固定于神经组织中,产生的麻醉范围即不再变化,故要求在药物起效时间内尽快将平面控制在手术需要的范围,平面调节是否恰当将影响麻醉的成败和病人的安全。影响麻醉平面的因素很多,如穿刺部位、局麻药的比重、剂量和容积、体位、穿刺针斜口的方向、注药速度、麻药本身的性能及个体差异等,调节平面时均应综合考虑(图1-31、1-32)。

图1-31 脊椎麻醉平面调节头低足高位

图1-32 脊椎麻醉平面调节头高足低位
(四)适应证和禁忌证
适用于下腹部、下肢及会阴肛门的手术。下述情况禁用:①中枢神经系统疾病,如脑膜炎、脊髓前角灰白质炎、结核及肿瘤等。②穿刺部位感染或败血症。③心血管功能不全,如严重贫血、休克、心力衰竭、高血压、冠心病等。④腹水或腹腔内巨大肿瘤。⑤凝血机能障碍。
(五)并发症
1.血压下降 多发生在麻醉平面过高和术前准备不足或一般情况较差的病人,麻醉开始后应保留静脉通道,适当扩充血容量。轻度血压下降,可肌注麻黄碱30mg(成人),重者静脉快速滴注15mg并加快输液。对于因牵拉内脏而引起的大幅度血压下降和脉缓,则应暂停手术刺激,静注阿托品0.5mg,必要时使用血管收缩药。
2.呼吸抑制 胸段脊神经阻滞后,肋间肌麻痹,出现呼吸抑制,机体依靠膈肌进行代偿,此时可鼓励病人作深呼吸、吸氧或扶助呼吸以维持足够的肺通气量。如隔肌麻痹,则呼吸停止,应立即作人工呼吸进行急救,同时应注意循环及相应处理。
3.头痛 腰穿后脑脊液不断从穿刺孔漏入硬膜外腔,致颅内压下降,颅内血管扩张而引起血管性头痛。多发生于麻醉后1~3天,抬头或坐起时加重,平卧后减轻或消失。预防腰麻后头痛应采用26G细腰穿针,避免多次穿刺,术中及术后应应注意补液,防止脱水。头痛发生后主要是卧床休息,静脉输液和对症治疗,必要时用生理盐水(或右旋糖酐)作硬膜外腔填充。
4.尿潴留 主要由于骶神经麻醉后,膀胱功能恢复晚,多见于肛门或会阴部手术后,术中快速输液导致膀胱过早充盈或术后伤口疼痛均可影响排尿。发生尿潴留后应予热敷、理疗、针刺、导尿等对症处理。
二、硬脊膜外腔阻滞麻醉
将局麻药注入硬脊膜外腔,阻滞脊神经要,使躯干的某一节段产生麻醉作用,称硬脊膜外腔阻滞麻醉,简称硬膜外阻滞或硬膜外麻醉(图1-33)。若将局麻药从骶裂孔注入骶管,阻滞骶或其它脊神经根,则称骶管阻滞或骶管麻醉。是硬膜外阻滞的一种。

图1-33 硬膜外腔横断面
硬膜外阻滞有单次法和连续法两种。单次法是将局麻药的总量在短时内分次注入硬外腔,因用药量颇大,易引起局麻药中毒,如不慎误注入蛛网膜下腔,则危险性更大,故目前很少应用。连续法是将一塑料导管通过穿刺针留置在硬膜外腔,再通过导管分次注入局麻药(图1-34)。根据病情和手术需要掌握用药量,安全性大,麻醉时间又可随意延长,是临床上最常用的一种方法。

图1-34 持续硬膜外麻醉情况
(一)穿刺方法
穿刺点应根据手术部位选定,一般取支配手术范围中央的相应棘突间了隙。
穿刺术有直入法与侧入法两种。病人准备与腰麻同。选择好穿刺间隙后,直入法是在穿刺间隙中点进行,穿过皮肤、棘上韧带和棘间韧带而达黄韧带。侧入法是在离棘突中线约1厘米处进针,针体与背部皮肤垂直,向前直抵椎板,稍退针使针体与正中线倾斜成30度左右角度。腰部穿刺时,针尖向前探索即可抵黄韧带,而胸部穿刺时,针尖应顺着椎板背面逐渐向头端倾斜,以寻找棘突间隙。无论直入法或侧入法,针尖抵黄韧带时均有一种坚实感,阻力增加,突破黄韧带后便有落空感,表明针尖已达硬膜外腔。
判断穿刺针进入硬膜外腔的方法:①穿过黄韧带时阻力突然消失,回抽无脑脊液。②负压试验:用一带水柱的细玻璃管,接上穿刺针,穿过黄韧带进入硬膜外腔,玻璃管内的液体被硬膜外腔负压吸入。亦可用悬滴法试验。③阻力试验:用一5毫升注射器,内装少量生理盐水或局麻药,并保留一小气泡,接上穿刺针。轻轻推动注射器芯,如有阻力,则气泡压缩变小,说明针尖未在硬膜外腔,如无任何阻力,气泡不被压缩,说明在硬膜外腔。同样于注射器内装数毫升空气,如针尖不在硬膜外腔时,则注气有明显阻力,在硬外腔则注气无阻力。注气后,立即取下注射器,有时能看到气泡由穿刺针尾涌出现象(图1-35,1-36,1-37)。
确定针尖已在硬膜外腔,然后在针管内插入硬膜外导管(图1-38),拔针后导管应留置2~3厘米于硬膜外腔内。先经导管注射试验剂量,试验剂量指相当于一次腰麻的剂量,5分钟后再注入维持量。硬膜外麻醉常用药物见(表1-13)。

图1-35 黄韧带的弹性感

图1-36 玻璃管侧负压

图1-37 悬滴试验

图1-38 硬脊外腔内插入导管
骶管穿刺法:为经骶裂孔而达骶部硬膜外腔的穿刺法。第五骶椎没有棘突,且左右椎板未在中线合拢,其间的裂孔即为骶袭孔,两旁各有一豆大的骶角,用手指由尾骨尖沿背正中线向上约3厘米,摸到的凹陷即是。穿刺采用伏卧位或侧卧位,在骶裂孔中心,以20~22号针穿刺,经皮肤、皮下及穿过骶尾韧带,有一明显突破感,表示进入骶管腔内,回抽无血和脑脊液,即可注药(图1-39)。
(二)生理变化
硬膜外腔是一环绕脊髓和蛛网膜下腔的扁圆形狭长间隙,上方在枕骨大孔处闭合,与颅腔不通,下端止于骶裂孔,腔内有疏松的结缔组织和 脂肪组织,以及丰富的静脉丛。背部间隙腰段为5~6毫米,愈往上愈窄,故穿刺技术要求高。因静 脉丛血管壁薄,药物能被迅速吸收,穿刺针及导管均有可能损伤静脉丛而出血,特别是有出血倾向的人或用抗凝疗法时更应注意。局麻药注入硬膜外腔 后,以穿刺点为中心向上下左右扩散,一般认为,药液扩散至椎间孔,因该处神经根的鞘膜较薄,易被麻药穿透而使神经根麻痹,或认为麻药是经根蛛网膜绒毛逐渐吸收,进入蛛网膜下腔后而产生麻醉作用的。
(三)适应证和禁忌证
理论上讲,凡脊神经支配区域的手术均可在硬膜外麻醉下进行,故可包括腰麻的适应证,临床实践中最常用于腹部、胸壁及下肢手术。禁忌证与腰麻相同。
(四)并发症
最常见的并发症是血压下降和呼吸抑制,最严重但少见的并发症是全脊髓麻醉和神经损伤(截瘫)。

图1-39 骶管穿刺术
1.全脊髓麻醉 主要是误将较大量的局麻药注入到蛛网膜下腔,引起全脊髓包括脊神经根的阻滞,结果造成呼吸和心跳停止。预防应着重加强正规操作,坚持使用试验剂量,给药后密切观察病人的血压、呼吸和麻醉平面的变化,使用连续法比较安全。一旦发生全脊麻后,应立即给氧和气管内插管施行人工呼吸,同时用血管收缩药维持血压,心跳停止时则需立即作胸外心脏按摩,若能及时发现和抢救,多无严重后果。
2.截瘫 由于神经损伤所致,一种为直接损伤脊髓或脊神经根,另一种为间接压迫脊髓或脊神经根,如血肿或脓肿压迫。为免除造成 永久性截瘫,应早期发现和及时治疗。直接损伤脊神经根的治疗包括理疗、给予维生素、激素等对症疗法。硬膜外麻醉后发生感染而形成脓肿,其特点是背部疼痛,同时有神经根受刺激的放射必疼痛,脓肿部位的棘 突有扣击痛和压痛,数日或数周后出现全身症状如头痛、畏寒、发热及白血球增多。在观察过程中应重视脊髓受压的早期症状和体征,如运动无力、感觉减退及括约肌功能障碍。椎管内造影有确诊价值。确诊后应及早作椎板切除减压术。硬膜外麻醉穿刺过程中和插入导管中常发生出血,但因此而发生瘫痪者却很少见。因血肿压迫而瘫痪者多与凝血功能障碍或抗凝治疗有关。其临床特点是麻醉平面不消失,或平面缩小后又扩大,并很快出现瘫痪症状者。如怀疑有血肿压迫,应争取在6小时之内施行椎板切除和清除血肿手术,可望完全恢复,如超过72小时则预后不良。
相关热词搜索:
论坛新帖
医学推广
频道本月排行
- 5椎管内麻醉
- 3手术人员和病人手术区域的准备
- 3冻伤
- 3休克的治疗方法
- 3怎样学习外科学
- 3外科学的发展历史
- 2创伤病
- 2皮瓣移植
- 2全身麻醉的并发症
- 2气管内插管术和麻醉装置
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(11)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)