第四章 血液循环
2011-06-08 18:14:57 来源: 作者: 评论:0 点击:
第四节 心血管活动的调节
(Regulation of cardiovascular activity)
人体在不同生理状况下,各器官组织的新陈代谢情况不同,对血流量的需要也就不同,机体通过神经调节和体液调节改变心肌收缩能力和心率以调节心输出量;改变阻力血管口径以调节外周阻力;改变容量血管的口径以调节循环血量。通过上述调节,维持正常的血压,从而满足各器官组织在不同情况下对血流量的需要,协调地进行各器官之间的血量分配。
一、神经调节
(Nervous regulation)
心肌和血管平滑肌主要接受交感神经和副交感神经支配。机体对心血管活动的神经调节是通过各种心血管反射来完成的。
(一)心脏和血管的神经支配
1.心脏的神经支配 支配心脏的传出神经为心交感神经和心迷走神经。
(1)心交感神经及其作用:支配心脏的交感神经节前纤维起自脊髓胸段第1~5节中间内侧柱的神经元,在星状神经节及颈交感神经节中更换神经元。节后纤维组成心上神经、心中神经和心下神经进入心脏,支配窦房结、房室交界、房室束、心房肌和心室肌。心交感节前纤维末梢释放的递质是乙酰胆碱,它与节后神经元细胞膜上N胆碱能受体结合引起节后神经元兴奋。心交感节后纤维末梢释放的递质是去甲肾上腺素,当它与心肌细胞膜上b1受体结合时,激活腺苷酸环化酶,使细胞内cAMP浓度升高,继而激活蛋白激酶和细胞内蛋白质的磷酸化过程,导致心率加快,称为正性变时作用(chronotropic action)、心房肌和心室肌收缩力增强,称为正性变力作用(inotropic action)和兴奋经房室交界传导速度加快,称为正性变传导作用(dromotropic action)。具体作用机制如下:①交感神经递质去甲肾上腺素使窦房结细胞的自律性增加的机制是,使4期自动去极化的速度加快,这是由于去甲肾上腺素通过b1受体,促进If和LCa-L通道开放;去甲肾上腺素使复极相K+外流增加,复极相缩短,不应期缩短,不应期缩短意味着0期离子通道复活加快,这与去甲肾上腺素使窦房结兴奋发放频率增加的作用相互协调,使得心率增加;②去甲肾上腺素加强心肌的收缩性。由于去甲肾上腺素提高细胞膜和肌浆网对Ca2+的通透性,心肌动作电位2期Ca2+内流量及肌浆网Ca2+释放量增加,使肌浆中Ca2+浓度升高,从而增强心肌的收缩力;兴奋传导加速,使心肌收缩活动更同步。另一方面还需指出,心交感神经可使舒张过程加速,原因是去甲肾上腺素降低肌钙蛋白与Ca2+亲和力,使Ca2+从肌钙蛋白释放速度增加;促进肌浆网钙泵活动,增加Ca2+在肌浆网中的贮存;刺激心肌细胞Na+-Ca2+交换,使复极期间Ca2+外流增加。去甲肾上腺素降低肌钙蛋白与Ca2+的亲和力,使心肌收缩力减弱,但是由于去甲肾上腺素的前一种作用强于后者,因此,尽管它对心肌收缩力的两种作用相反,表现出最终的效果仍是增强收缩力的作用。心交感神经对心脏的兴奋作用可被b1受体阻滞剂普萘洛尔所阻断。因而临床上常用b受体阻断剂治疗窦性心动过速等。③传导性增加:去甲肾上腺素加速慢反应细胞0期Ca2+内流,使动作电位上升速度与幅度增大,房室交界处兴奋传导速度加快。
(2)心迷走神经及其作用:心迷走神经的节前神经元位于延髓的迷走背核和疑核,节前神经元发出的节前纤维在迷走神经干中下行,在心内神经节换神经元。节前纤维末梢释放的递质是乙酰胆碱,它与心内神经节的细胞膜上胆碱能N受体结合而兴奋。心迷走神经节后纤维末梢释放的递质也是乙酰胆碱。节后纤维支配窦房结、心房肌、房室交界、房室束及其分支。心室肌亦有少量迷走神经纤维支配。左右两侧迷走神经对心脏的作用也有所不同,右侧迷走神经对窦房结的影响占优势,左侧迷走神经对房室交界的作用较明显。
心迷走神经节后纤维末梢释放的乙酰胆碱,与心肌细胞膜上的胆碱能M受体结合,使腺苷酸环化酶抑制,细胞内cAMP浓度降低,引起心脏活动的抑制,导致心率减慢、心房肌收缩力减弱、心房肌不应期缩短、房室传导速度减慢甚至出现房室传导阻滞。乙酰胆碱对心脏的作用机制如下:①降低自律性,使心率减慢:乙酰胆碱使窦房结最大复极电位绝对值增大,最大舒张电位和阈电位之间的差距增大;同时4期K+通透性增加,使Ik电流衰减过程减弱,4期自动去极化的速度减慢,这两方面的因素造成窦房结自律性降低,心率减慢。②心肌收缩力降低:由于乙酰胆碱提高K+通道的开放概率,促进K+外流,使动作电位时程缩短,每一动作电位平台期进入细胞内Ca2+量减少;另外,乙酰胆碱可直接抑制Ca2+通道,减少Ca2+内流,使心肌收缩能力下降。③传导性减慢:左测迷走神经兴奋时,通过乙酰胆碱激活一氧化氮合酶使细胞内环一磷酸鸟苷(cGMP)增多,引起钙通道开放概率减少,Ca2+内流减少,使房-室交界处动作电位上升幅度及速度减小,因而房-室传导速度减慢。心迷走神经对心脏的抑制作用可以被M型受体阻断剂阿托品所阻断。
一般地说,心迷走神经与心交感神经对心脏的作用是相互对抗的。但两者同时作用心脏时,其最终结果不等于两者分别作用时效果的代数和。在多数情况下,心迷走神经的作用比交感神经占有更大的优势。在动物实验中,同时刺激迷走神经和心交感神经,出现的反应为心率减慢,其机制复杂。有人认为,在心交感神经纤维末梢表面存在胆碱能M受体,迷走神经纤维末梢释放的乙酰胆碱与M受体结合,使交感神经纤维末梢释放的递质去甲肾上腺素减少。因此,同时兴奋心迷走神经和心交感神经的结果以迷走神经的作用占优势。这种作用称为突触前调制作用。
(3)支配心脏的肽能神经元:用免疫细胞化学方法证明,心脏中存在多种肽类神经纤维,如神经肽Y、血管活性肠肽、降钙素基因相关肽、阿片肽等,可与其他递质,如单胺和乙酰胆碱,共存于同一神经元内,并共同释放。目前对于分布在心脏的肽能神经元的生理功能还不完全清楚,但心脏内肽能神经纤维的存在说明这些肽类递质可能参与心肌和冠状血管活动的调节。例如血管活性肠肽对心肌有正性变力作用和舒张冠状血管的作用,降钙素基因相关肽有加快心率的作用等。
2.血管的神经支配 血管平滑肌的舒缩活动称为血管运动。支配血管平滑肌的神经纤维称为血管运动神经纤维,有缩血管神经纤维(vasoconstrictor fiber)和舒血管神经纤维(vasodialator fiber)两大类。
(1)缩血管神经纤维:缩血管神经纤维都是交感神经纤维,故一般称为交感缩血管纤维。人体的许多血管仅接受交感缩血管纤维的单一神经支配。在安静状态下,交感缩血管纤维持续地发放低频率约1~3次/s的低频冲动,称为交感缩血管纤维紧张性(sympathetic vasoconstrictor tone)。这种紧张性活动使血管平滑肌维持一定程度的收缩。当交感缩血管纤维的紧张性加强时,血管平滑肌可进一步收缩;而当交感缩血管纤维的紧张性减弱时,血管平滑肌的收缩程度减低,血管即舒张。
交感缩血管神经的节前神经元位于脊髓胸1~腰3节段灰质的中间外侧柱中,其节前神经纤维末梢释放的递质是乙酰胆碱,它与节后神经元膜上的胆碱能N型受体结合后,引起节后神经元兴奋。支配躯干和四肢小血管的交感节后神经元来自椎旁神经节,支配内脏血管的交感节后纤维来自椎前神经节。交感缩血管神经的节后纤维末梢释放的递质是去甲肾上腺素。血管平滑肌的肾上腺素能受体有两类,即a受体和b受体。去甲肾上腺素与a受体结合,可引起血管平滑肌收缩;而与b受体结合,使血管舒张。去甲肾上腺素和a受体结合的能力较强,和b受体结合能力较弱,故交感缩血管纤维兴奋时,所释放的递质主要和a受体结合,产生缩血管效应。
交感缩血管纤维对各段血管的支配是有差别的。在皮肤血管最密,骨骼肌和内脏血管次之,脑血管最少。在同一器官血管中,在大动脉及静脉分布较少,在微动脉分布最密,但在毛细血管前括约肌分布极少,在静脉分布也较少。当支配某一器官的交感缩血管纤维兴奋时,可引起三方面的效应:①该器官的血流阻力增大,血流量减少;②毛细血管前阻力和毛细血管后阻力的比值增大,毛细血管平均压降低,有利于组织液进入血液;③容量血管收缩,静脉回流量增加。
交感缩血管神经末梢的肾上腺素能a受体阻滞剂是酚妥拉明。而肾上腺素能b受体阻滞剂是普萘洛尔。
近年来,用免疫细胞化学等方法证明,缩血管纤维中有神经肽Y与去甲肾上腺素共存,神经兴奋时,两者可共同释放。神经肽Y具有极强烈的缩血管效应。
(2)舒血管神经纤维:体内有一部分血管除接受交感缩血管纤维支配外,还接受舒血管纤维的支配。舒血管纤维主要有以下两种:
①交感舒血管纤维:猫和犬的骨骼肌血管除有交感缩血管神经支配外,还有交感舒血管神经支配。交感舒血管神经纤维释放的递质是乙酰胆碱,它能与血管平滑肌细胞上的胆碱能M受体结合,引起血管舒张,所以也称交感胆碱能舒血管神经。此系统起自大脑皮层运动区,在下丘脑前端和中脑分别换神经元,行经延髓腹侧下达脊髓,在脊髓灰质侧角中换神经元后,发出节后纤维加入交感神经,最后到达骨骼肌,引起骨骼肌血管舒张。此系统平时无紧张性活动,只有在动物处于情绪激动、恐慌和准备做强烈肌肉活动时才发挥作用,使骨骼肌血管舒张,血流量增多。在人体内可能也有交感舒血管纤维存在。
②副交感舒血管纤维:面神经中含有支配脑膜的副交感纤维,迷走神经中含有支配肝血管的副交感纤维,盆神经中含有支配外生殖器血管的副交感纤维,这些纤维末梢释放的递质是乙酰胆碱,它能与血管平滑肌上胆碱能M受体相结合,引起血管舒张,故称为副交感胆碱能舒血管神经。这类神经的分布只限于少数器官,因此只能有调节局部血流的作用,而对整个血液循环的外周阻力影响很小。阿托品是胆碱能M受体的阻断剂,它能阻断交感舒血管纤维与副交感舒血管纤维对血管的舒张作用。
③脊髓背根舒血管纤维:皮肤的伤害性感觉信号由一些无髓纤维传入脊髓。这些神经纤维在外周末梢处可有分支。当某处皮肤受到伤害性刺激时,感觉冲动一方面沿着传入纤维向中枢传导,另一方面可在末梢分叉处沿其他分支到达受刺激部位邻近的微动脉,使微动脉舒张,局部皮肤出现红晕。这种仅通过轴突外周部位完成的反应,称为轴突反射(axon reflex),实际上它并不符合反射必须有神经中枢参与这一定义的要求。背根舒血管纤维末梢释放的递质还不清楚,可能是组胺、ATP、P物质或降钙素基因相关肽。
④血管活性肠肽神经元:有些自主神经元除一般的神经递质外,还共存有一些肽类物质,例如支配汗腺的交感神经元和支配颌下腺的副交感神经元都同时含有乙酰胆碱和血管活性肠肽。当刺激这些神经时,其末梢一方面释放乙酰胆碱引起腺体细胞分泌;另一方面释放血管活性肠肽,引起舒血管效应,使局部组织的血流增加,对于汗腺分泌来说,在功能上起协同作用。
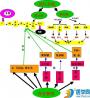
(二)心血管中枢
在生理学中将与控制心血管活动有关的神经元集中的部位称为心血管中枢(cardiovascular center)。控制心血管活动的神经元并不是只集中在中枢神经系统的一个部位,而是分布在中枢神经系统从脊髓到大脑皮层的各个水平上,它们各具有不同的功能,又互相密切联系,使整个心血管系统的活动协调一致,并与整个的机体活动相适应。
1.延髓心血管中枢
(1)延髓心血管中枢 一般认为延髓是心血管活动的基本调节中枢。关于在延髓内寻找心血管中枢的研究,可以追溯到一百多年前。早在1873年Dittmar用顺序切脑方法,证实脑桥尾端和延髓头端是维持静息血压水平的基本中枢,以后又用损毁脑桥和延髓背部或延髓腹内侧部,动物血压可无明显变化,而提出延髓腹外侧区(VLM)在维持基础血压中可能起重要作用。然而这一看法并未引起人们注意,在上世纪初(1916年)Ranson报告了刺激第四脑室底某些区域,引起血压明显变化。用电刺激法刺激脑的不同部位,发现电刺激延髓背外侧引起升压,刺激延髓尾端腹外侧引起降压,这就是1964年Alexander画出的升压区在延髓背外侧,降压区在延髓腹内侧的图谱,把此作为心血管中枢所在部位,并写入生理教科书长达50多年之久。
由于电刺激方法甚为粗糙,刺激部位不仅是神经元胞体,也可能是过路纤维,实验证明刺激升压区,实际上是刺激路过此处的来自延髓头端腹外侧区(rVLM)心血管神经元的轴突。随着电生理技术、脑内微量注射技术、免疫组织化学技术和分子生物学技术等的应用,使人们有可能鉴定心血管中枢神经元的胞体的位置及其轴突的走向,加深了人们对心血管中枢的了解。
目前所知的延髓心血管中枢至少可包括以下四个部位的神经元;
(1)延髓头端腹外侧区(rVLM) 位于斜方体下缘与舌下神经根最上支之间后面核内侧与下橄榄体的外侧,在锥体外侧,即所谓"甘氨酸敏感区"(图4-24)。在形态上它包括延髓头端腹外侧核及延髓头端腹侧浅表部位的外侧巨细胞旁外侧核(PGL),是心交感神经元和缩血管神经元存在部位,延髓头端腹外侧区接受来自延髓尾端腹外侧部神经元轴突的投射,并发出它们的轴突下行到脊髓的中间外侧柱交感节前神经元。这些轴突末梢释放兴奋性氨基酸(EAA)兴奋交感节前神经元。刺激延髓头端腹外侧区神经元引起血压明显升高,心率加快;破坏该部位可导致血压下降至40mmHg水平,相当于延髓与脊髓之间横断的脊髓动物的血压水平。说明它是维持心血管中枢紧张性活动的关键部位,维持心交感紧张和交感缩血管紧张性活动。有人称此区为缩血管区。下丘脑、中脑防御反应区引起升压等心血管反应,经此接替换元下传。
(2)延髓尾端腹外侧区(cVLM) 位于舌下神经根下方,一般认为在疑核和外侧网状核之间延髓网状结构中。刺激延髓尾端腹外侧区可导致交感缩血管中枢紧张性降低,引起血管舒张,有人又称此区为舒血管区。延髓尾端腹外侧区神经元接受来自孤束核神经元轴突的直接投射。孤束核的轴突末梢释放兴奋性递质氨基酸(EAA),使延髓尾端腹外侧区神经元兴奋,,并发出它们的轴突直接投射到延髓头端腹外侧区,这些轴突末梢释放抑制性递质g-氨基丁酸(GABA),抑制延髓头端腹外侧部神经元的紧张性活动,导致心交感和交感缩血管紧张降低,心率减慢,血管舒张。
(3)心迷走中枢 心迷走中枢又称心抑制区,其神经元位于延髓的迷走运动背核和疑核。他们接受来自孤束核神经元轴突的直接投射。这些轴突末梢释放兴奋性氨基酸(EAA)使心迷走中枢兴奋,增加心迷走紧张,使心跳减慢。心迷走中枢的神经元平时也有紧张性活动,控制心迷走紧张性活动。
(4)传入神经接替核:延髓孤束核(NTS)是心血管内感受器传入中枢转换站,位于延髓背侧闩两旁。它接受颈动脉窦、主动脉弓和心脏感受器经舌咽神经和迷走神经传入的信息,发出纤维至延髓尾端腹外侧部、心抑制中枢和中枢神经系统其他部位的神经元,继而影响心血管活动。
从上所述,延髓的心血管中枢之间的联系现在了解较多。一般认为,来自心血管感受器的信息,通过相关的传入神经首先终止在延髓的孤束核,由此发出纤维(末梢释放兴奋性氨基酸EAA)一方面到达延髓的心迷走中枢,通过心迷走神经调节心脏的活动;另一方面发出纤维(末梢释放兴奋性氨基酸,EAA)支配延髓尾端腹外侧区神经元,由此区神经元发出轴突(末梢释放抑制性递质g-氨基丁酸,GABA)投射到延髓头端腹外侧区神经元,再由这些神经元的轴突(末梢释放兴奋性氨基酸,EAA)直接投射到脊髓中间外侧柱的交感节前神经元,影响心交感紧张和交感缩血管紧张,从而调节心血管活动。此外,孤束核神经元还发出轴突到达延髓以上的心血管中枢,调节心血管活动,但孤束核没有轴突直接支配脊髓中间外侧柱的交感节前神经元。
2.延髓以上的心血管中枢 在延髓以上的脑干部分以及下丘脑、大脑和小脑中都存在与心血管活动有关的神经元,它们在调节心血管活动中具有更为复杂的整合作用。如下丘脑是对各种内脏功能进行整合的较高级部位,在体温调节、摄食、水平衡、睡眠与觉醒、性行为以及发怒、恐惧等情绪反应中都起重要作用,而在这些反应中都包含有相应的心血管活动的改变。例如电刺激下丘脑的"防御反应区"使动物产生一系列防御反应,引起警觉状态,骨骼肌紧张加强,准备进攻的姿势等行为变化;同时也出现一系列心血管活动的改变,主要是心率加快、心搏加强、皮肤和内脏血管收缩,而骨骼肌血管舒张、血压稍有升高。这些心血管活动改变是与当时机体所处的状态相协调的,使骨骼肌有充足的血液供应,以适应于防御、攻击、搏斗、逃跑等行为的需要。
大脑边缘系统也参与心血管活动的调节。大脑皮层的运动区兴奋时,除引起骨骼肌收缩外,还能引起骨骼肌的血管舒张。刺激小脑的一些部位也可引起心血管反应。例如刺激顶核可引起血压升高、心率加快。这可能与姿势和体位改变时发生的心血管活动变化有关。
(三)心血管反射
当机体处于不同的生理状态如姿势变换、运动、睡眠时,或当机体内、外环境发生变化时,可引起各种心血管反射,使心输出量和各器官的血流量发生相应的改变,动脉血压也可发生变动。心血管反射的生理意义在于维持机体内环境稳态,以及使循环功能适应于当时机体所处的状态或环境的变化。
1.颈动脉窦和主动脉弓压力感受性反射
当动脉血压升高时,可引起动脉压力感受性反射,其反射效应是使心率减慢,外周阻力降低,血压回降,这一反射称为降压反射。
(1)动脉压力感受器:动脉压力感受性反射的感受装置是位于颈动脉窦和主动脉弓血管壁外膜下的感觉神经末梢,称为动脉压力感受器(arterial baroreceptor)(图4-25)。实际上压力感受器的适宜刺激并不是动脉血压本身,而是血液对动脉管壁的机械牵张,因此是机械感受器或血管壁的牵张感受器。动脉压力感受器的主要特征是:①在一定血压范围内(60~180mmHg)压力感受器的传入冲动频率与动脉管壁的扩张程度成正比(图4-26);②在同一水平的血压时,搏动性压力变化引起传入冲动的数目比非搏动性压力变化更多。
相关热词搜索:血液循环
精彩图文
论坛新帖
频道总排行
医学推广
频道本月排行
- 18第十章 感觉器官的功能
- 18第五章 呼吸
- 16第六章 消化和吸收
- 13第二章 细胞的基本功能
- 10第十一章 神经系统
- 7第一章 绪论
- 4第三章 血液
- 3第七章 能量代谢
- 2第四章 血液循环
- 1第十三章 生殖
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(11)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)