耳部检查法
2011-12-12 12:49:09 来源: 作者: 评论:0 点击:
一、耳的一般检查法
(一)外耳的检查法:观察耳廓大小、位置是否对称,有无畸形、瘘管、红肿、压痛,耳周淋巴结有无肿大,然后牵拉耳廓,并压耳屏有无疼痛。乳突部有无肿胀、瘢痕、鼓窦区、乳突尖和乳突导血管等处有无压痛。
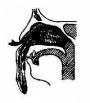
(二)耳镜检查法(otoscopy):受检者侧坐,受检耳朝向检查者。将额镜反光焦点对准外耳道口,一手将耳廓向外后上方牵拉(婴幼儿向后下方牵拉),一手食指向前推压耳屏,以使外耳道变直(图2-17)。若有耳毛阻挡看不清楚时,可选用大小适宜的耳镜轻轻旋转置入,并向上、下、左、右各方向转动,以观察外耳道并看清整个鼓膜形态(图2-18)。置入的耳镜不宜超过软骨部,以免受压迫骨部引起疼痛。亦可利用鼓气耳镜(Siegleˊs penumatic otoscope)观察鼓膜细微病变,如微小穿孔、粘连、液面等,并可挤压橡皮球向外耳道加压、减压,观察鼓膜活动度,吸出鼓室分泌物或试验有无迷路瘘管。
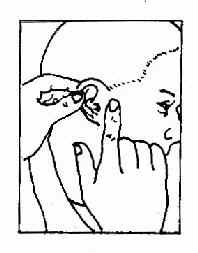
图2-17 徒手检查法
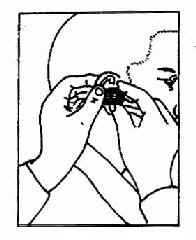
图2-18 耳镜检查法
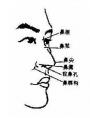
(三)鼓膜所见:正常鼓膜为半透明、灰白色、有光泽的薄膜,边缘近鼓环处较厚,前下方有一三角形反光区即光锥,尖向后上,止于脐部与锤骨柄末端相连。锤内柄呈黄白色棒状,由前上向后下至鼓膜脐部,锤骨柄上端有一向前突出的白点即锤骨短突,由短突向前、向后分别伸出前、后皱襞,前、后皱襞上方三角形区为松弛部,与外耳道皮肤相同,色淡红,无光泽。其下为紧张部(耳部彩图1)
为了便于描写病变部位,将鼓膜沿锤骨柄向后下方作一延长线,再通过脐部作一与此延长线垂直的线,而将鼓膜分为前上、前下、后上、后下四个象限(图2-19)。
检查时应注意鼓膜的色泽及正常标志,有无充血、膨隆、内陷、混浊、增厚、瘢痕、钙斑、液面(发线)、穿孔与分泌物等病变现象(耳部彩图)。
充血:轻度充血仅见于锤骨柄处有条纹状充血,或自脐部向四周放射状充血。重度充血呈弥漫性鲜红色,常为外耳道或中耳急性炎症所致。
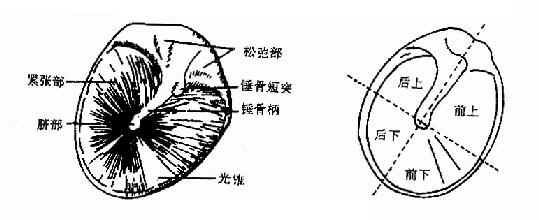
图2-19 鼓膜正常所见及四个象限
内陷:表现为光锥缩短、分散或消失,锤骨短突明显突出,锤骨柄向后上方移位,似缩短变横、多由于咽鼓管阻塞或鼓室内粘连所致。
混浊:鼓膜增厚失去光泽,表面标志不清,呈局部或广泛的白色混浊或局限性发白增厚的瘢痕,有时可见界限分明的黄白色钙化斑,为中耳炎症后遗所致。
穿孔:应注意穿孔部位、大小、形状、分泌物量及性质等,穿孔内鼓室粘膜有无肿胀、肉芽、息肉或胆脂瘤分泌物等。
检查鼓膜时,应先清除外耳道耵聍及分泌物,有时松弛部病变易为痂皮、碎屑遮盖,极易疏忽误认为正常。必要时可使用鼓气耳镜或手术显微镜以鉴别病变。
二、咽鼓管检查法
咽鼓管检查法(examination of eustachian tube)是将空气经咽鼓管吹入中耳,以检查咽鼓管的通畅度、有无狭窄和阻塞、鼓室外有无液体存留,并进行治疗的方法。
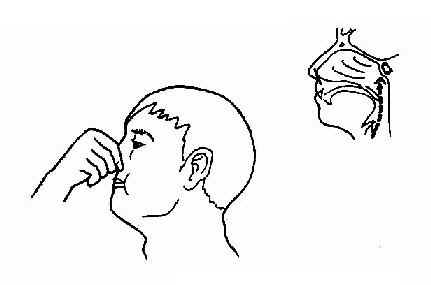
图2-20 捏鼻鼓气法
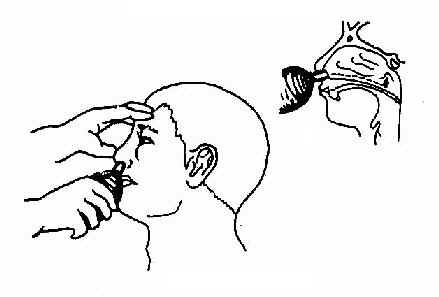
图2-21 咽水通气法
(三)导管吹张法(eustachian catheterization):患者与检查者接好耳听管,将管径大小适合的咽鼓管导管弯端向下,沿鼻底向后轻轻放入,直至鼻咽后壁,将导管向内转90°,然后向外拉出,使管端钩到鼻中隔后缘,再将导管弯端向下转180°,以使其前端进入咽鼓管咽口,固定后用吹张球在导管后端口进行吹张,如于耳听管中听到进气声,则示导管位置正确,并根据进气声来判断咽鼓管阻塞、狭窄等情况。亦可将导管伸至咽后壁,再向外转90°,边外转边前拉,当管端滑过咽鼓管隆突进入咽鼓管咽口时有落空感,然后固定打气(图2-22)。
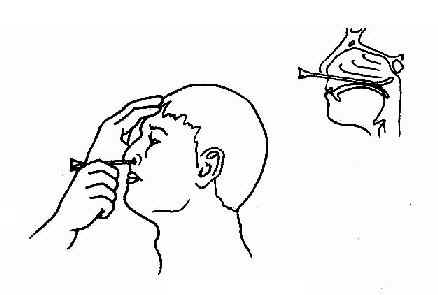
图2-22 导管吹张法
(四)经咽鼓管传声检查法(sonotubometry):用声管仪进行检查。经鼻腔给予5K、6K、7K或8KHz高频声信号,当吞咽时波经咽鼓管传入中耳腔,测定外耳道声压的变化而间接地评定咽鼓管功能。此声压改变可用曲线表示,对照静止及吞咽时曲线的特征及振幅大小,分析咽鼓管功能状态。
(五)对有鼓膜穿孔的病例,除上述方法外,还可用下列方法进行检查:
1.正、负压平衡穿孔试验法:用声阻抗-导纳测试仪的气泵压力系统检查咽鼓管平衡正、负压功能。将探头置于外耳道内,密封固定。分别于外耳道加压或减压,观察外耳道内压力改变及吞咽后的改变。若咽鼓管不通,则压力变化不大。
2.滴药法:自外耳道滴入0.25%氯霉素液,连续压耳屏或作吞咽动作,如咽部感到苦味,表明咽鼓通畅;如反复吞咽仍无苦味感觉,说明咽鼓管不通。
三、听力检查法
听力检查(hearing test)的目的是了解听力损失的程度、性质及病变的部位。检查方法甚多,一类是观察患者主观判断后作出的反应,称主观测听法(subjective audiometry),如耳语检查、秒表检查、音叉检查、听力计检查等,但此法常可因年龄过小、精神心理状态失常等多方面因素而影响正确的测听结论。另一类是不需要患者对声刺激做出主观判断反应,可以客观地测定听功能情况,称客观测听法(objective audiometry),其结果较精确可靠,有以下几种:①通过观察声刺激引起的非条件反射来了解听力(如瞬目、转头、肢体活动等);②通过建立条件反射或习惯反应来检查听力(如皮肤电阻测听、西洋镜测听等);③利用生物物理学方法检查听力(如声阻抗-导纳测听);④利用神经生物学方法检查听力(如耳蜗电图、听性脑干反应)。
(一)语音试验:语音试验:(whispered voice test)简易实用,可测试一般听力情况,但不能鉴别耳聋性质,适用于集体检查。
在长于6m以上的安静环境中进行,地面划出距离标志,患者立于距检查者6m处,但身体不能距墙壁太近,以免产生声音干扰。受检耳朝向检查者,另一耳用油棉球或手指堵塞并闭眼,以免看到检查者的口唇动作影响检查的准确性,检查者利用气道内残留空气先发出1~2个音节的词汇,嘱患者重复说出听得词汇,应注意每次发音力量应一致,词汇通俗易懂,高低音相互并用,发音准确、清晰。正常者耳语可在6m距离处听到,如缩短至4m,表示轻度耳聋,1m为中度耳聋,短于1m者则为严重的以至完全性耳聋。记录时以6m为分母,测得结果为分子,如记录为6/6、4/6、1/6。
(二)表试验:表试验(watch test)简单易行。一般以不大于1m距离能听到秒表声为佳。预先测定好正常耳刚能听到此表声的平均距离。
患者坐位、闭目,用手指塞紧非检查侧耳道口,检查者立于患者身后,先使患者熟悉检查的表声后,将秒表于外耳道平面线上,由远而近反复测验其刚能听到表声离耳的距离。记录方法以受检耳听距(cm)/该表标准听距(cm)表示,如100/100cm、50/100cm。
(三)音叉检查:(tuning-fork test)是鉴别耳聋性质最常用的方法。常用C调倍频程五支一组音叉,其振动频率分别为128、256、512、1024、和2048Hz。检查时注意:①应击动音叉臂的上1/3处;②敲击力量应一致,不可用力过猛或敲击台桌硬物,以免产生泛音;③检查气导时应把振动的音叉上1/3的双臂平面与外耳道纵轴一致,并同外耳道口同高,距外耳道口约1cm左右;④检查骨导时则把柄底置于颅面;⑤振动的音叉不可触及周围任何物体。常用的检查方法如下:
1.林纳试验(Rinne test,RT):又称气骨导对比试验,是比较同侧气导和骨导的一种检查方法。取C256的音叉,振动后置于乳突鼓窦区测其骨导听力,待听不到声音时记录其时间,立即将音叉移置于外耳道口外侧1cm外,测其气导听力。若仍能听到声音,则表示气导比骨导时间长(AC>BC),称林纳试验阳性(RT“+”)(图2-23)。反之骨导比气导时间长(BC>AC),则称林纳试验阴性(RT“-”)。
正常人气导比骨导时间长1~2倍,为林纳试验阳性.传导性聋因气导障碍,则骨导比气导长,为阴性.感音神经性聋气导及骨导时间均较正常短,且听到声音亦弱故为短阳性.气导与骨导时间相等者(AC=BC,RT“±”)亦属传导性聋。
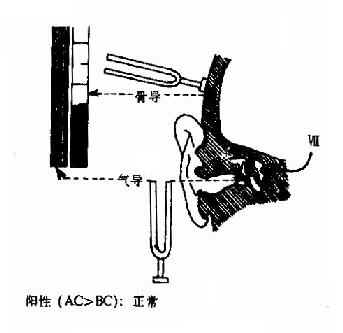
图2-23 Rinne试验
如为一侧重度感音神经性聋,气导和骨导的声音皆不能听到,患者的骨导基本消失,但振动的声波可通过颅骨传导至对侧健耳感音,以致骨导较气导为长,称为假阴性。
2.韦伯试验(Weber test,WT):又称骨导偏向试验,系比较两耳骨导听力的强弱。取C256或C512振动的音叉柄底置于前额或头顶正中,让患者比较哪一侧耳听到的声音较响,若两耳听力正常或两耳听力损害性质、程度相同,则感声音在正中,是为骨导无偏向;由于气导有抵消骨导作用,当传导性聋时患耳气导有障碍,不能抵消骨导,以至患耳骨导要比健耳强,而出现声音偏向患耳;感音神经性聋时则因患耳感音器官有病变,故健耳听到的声音较强,而出现声音偏向健耳(图2-24)。
记录时除文字说明外,可用“ ”表示偏向侧,用“=“表示无偏向。
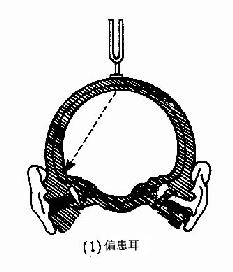

(1) 偏患耳 (2)偏健耳
图 2-24 Weber试验
3.施瓦巴赫试验(Schwabach test,ST):又称骨导对比试验,为比较正常人与患者骨导的时间,将振动的C256音叉柄底交替置于患者和检查者的乳突部鼓窦区加以比较,正常者两者相等;若患者骨导时间较正常耳延长,为施瓦巴替试验延长(ST“+”),为传导性聋;若较正常者短,则为骨导对比试验缩短(ST“-”),为感音神经性聋。
用以上方法测定听力,其结果应结合临床进行全面分析,才能判断耳聋的性质(表2-3)。
4.镫骨活动试验(Gelle test GT):检查镫骨内有无固定的试验法。将振动的C256音叉柄底放在鼓窦区,同时以鼓气耳镜向外耳道交替加压和减压,若声音强弱波动,亦即当加压是骨导顿觉减低,减压时恢复,即为镫骨活动试验阳性(GT“+”),表明镫骨活动正常。若加压、减压声音无变化时,则为阴性(GT“-”),为镫骨底板固定征象。
表2-3 音叉检查结果的判断
试验方法 听力正常传导性聋感音神经性聋混合性聋
林纳试验、(-)RT气导>骨导 (+)气导<骨导(一)
气导=骨导(±)气导>骨导(均短于正常)(短+)(+)、(-)或(±)
韦伯试验WT正中(=) 偏向患耳或较重耳偏向健耳或较轻耳 不定
施瓦巴替试验ST正常(相等)延长(+)缩短(-)缩短(-)
(四)纯音听力计检查法:为听觉功能检查中测定耳聋性质及程度的比较准确而常用的方法。纯音听力计(pure tone audiometer)是利用电声学原理,通过电子振荡装置和放大线路产生各种不同频率和强度(intensity)的纯音,经过耳机传输给受检者,以分别测试各频率的听阈强度,可为耳聋的定性、定量和定位诊断提供依据。声强以分贝(decibel,dB)表示。检查的记录曲线(听力曲线)称听力图(audiogram)。听力计以正常人的平均听阈为标准零级(standard zero level),即正常青年人的听阈在听力计上为O dB。用纯音力计测出的纯音听阈均值为听力级(hearing level,HL)。听力减退时需增加声音强度方能听到声音,所增加的强度即为听力损失的程度。
1.纯音听阈测试:
(1)测试方法:纯音听阈测试(pure tone audiometry)包括气导和骨导测试。气导测试先从1KHz开始,病人听到声音后,每5dB一档地逐档下降,直至听不到时为止,然后再逐档增加声强(每档升5dB),如此反复测试,直至测到确切听阈为止。再以同样方法依次测试其他频率的听阈。检查时应注意用间断音,以免发生听觉疲劳。骨导测试的操作方法与气导测试相同。
如两耳气导听阈相关40dB以上,则须在测较差耳时,于较佳耳加噪声进行掩蔽,以免患者误将从佳耳经颅骨传来的声音当作较差耳听到的声音。如两耳骨导听阈不同,在查较差耳的骨导听阈时,较佳耳更应加噪声掩蔽。
(2)听力图的分析
①传导性聋(图2-25):骨导曲线正常或接近正常,气导曲线听力损失在30~60dB之间,一般低频听力损失较重。
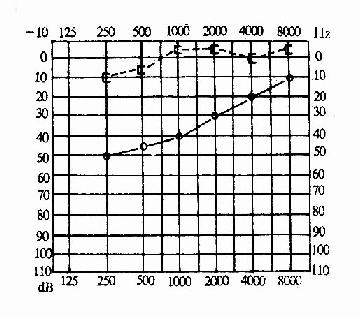
图2-25 传导性聋(右耳)
②感音神经性聋(图2-26):听力曲线呈渐降型或陡降型,高频听力损失较重,骨导曲线与气导曲线接近或互相吻合。
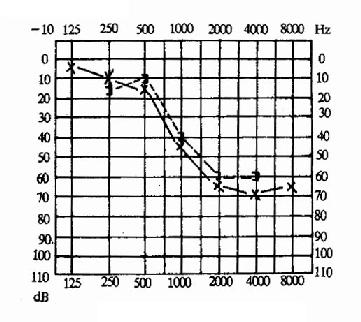
图2-26 感音神经性聋(左耳)
③混合性聋(图2-27):骨导曲线下降,气导曲线又低于骨导曲线。
最重要的范围在500~2000Hz之间,称人的语音范围(speech tone range)。听力损失程度一般以500、1000及2000Hz的平均听阈来估计。
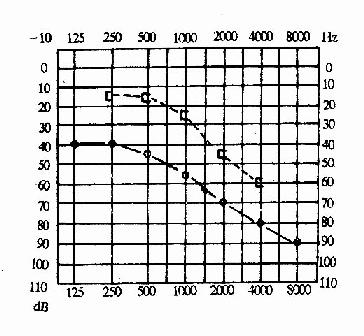
图2-27 混合性耳聋(右耳)
2.双耳交替响度平衡试验(alternate binaural loudness balance test ,ABLB):是检查有无响度重振的常用方法,适合于双耳听力相差20~50dB(HL)的患者。当用低强度音刺激时,一耳较另一耳听力差,但高强度音刺激时,两耳对同一频率的音调所感受的响度可能相等,甚至差耳反而敏感,这种患侧强度增加较健侧为快的现象,称重振现象(recruitment phenomenon)。耳蜗病变引起的感音性聋常有响度重振。例如病人的右耳听阈为0dB,左耳听阈为40dB。当右耳声强级增加20db 时,左耳只须从其听阈(40dB)增加10dB就感到两耳听到的响度相等,此即表示有响度重振,提示存在耳蜗病变(图2-28)。检查方法为先测定患者两耳纯音听阈,选用两耳听力相差20dB以上的频率,每10~20dB一档地增加一耳的声强度,并逐档调节另一耳的声强度至两耳感到的响度相同时为止。
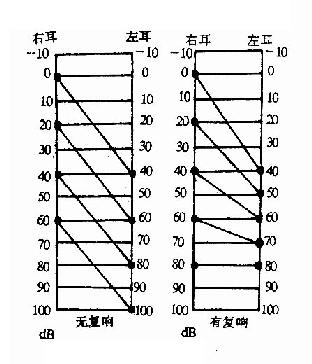
图2-28 响度平衡试验
3.短增量敏感指数试验(short increment sensitivity index test,SISI):用于检查听觉对声音强度微量改变的察觉能力。用1000Hz的纯音,强度为阈上20dB,应用调幅装置使声强每5秒出现一次短时程的1dB增量(上升及下降时间各为50ms、持续200ms),受检者共听20次增幅音,每听到1次,得分5%,总分在30%以下为正常,35~65%为可疑,70%以上者为重振试验阳性,提示耳蜗病变的存在。
4.言语测听法(speech audiometry):有些病人的纯音听力较好,却听不懂语意。在这种情况时,纯音听力图并不足以反映病人的听功能状态,而需用言语测听法来判定。言语测听法是用专门编制的测听词表来检查患耳的言语接受阈(speech reception threshold)和言语识别率(speech discrimination score)。言语接受阈为能听懂一半测试语音时的声强级(dB);言语识别率为对测听词表中的言语能正确听清的百分率(%),按不同声强级所听懂的%绘成曲线,即成言语听力图(speech audiogram)(图2-29)。在蜗后(听神经)病变时,纯音听力虽较好,言语识别率却极低。
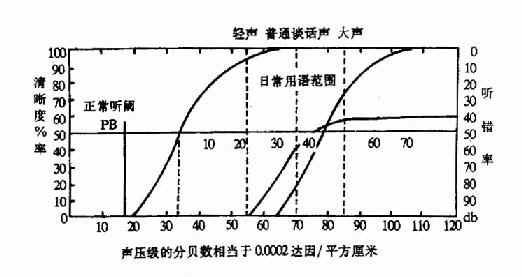
图2-29 言语听力图
(五)声阻抗-导纳测试法:声阻抗-导纳测试法(acoustic impedance admittance measurements)是客观测试中耳传音系统和脑干听觉通路功能的方法。目前国际上已日渐采用声抗纳(immittance)一词代替还在使用的声阻抗-导纳之称。当声波传到鼓膜时,一部分声能被吸收并传导,称声导纳;一部分声能被阻反射回来,称声阻抗。中耳阻抗越大,声导纳越小;或者说声能传导越小,反射的越多。所以,从反射回来的声能可以了解中耳传音功能情况。测知这种声导纳(又称声顺)和声阻抗变化的仪器就是声阻抗-导纳测试仪,临床用于诊断中耳各种传音结构的病变、咽鼓管功能检查、感音神经性聋与传导性聋及精神性聋的鉴别、响度重振的有无、面瘫的定位、耳蜗与蜗后病变的鉴别、以声反射客观估计听阈等。它可补充甚至纠正其他听力检查法的不足,但不能取代,需结合其他检查综合分析,才能作出正确判断。
仪器主要由三部分组成:①空气压力系统;②声桥设计部分-声阻抗平衡部分;③声刺激部分(图2-30)。
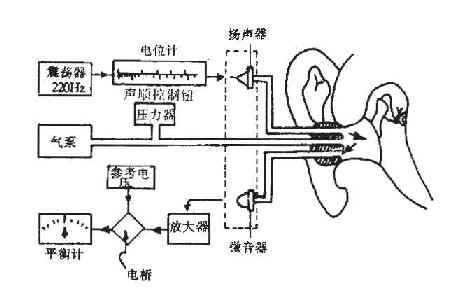
图2-30 声阻抗测试仪模式图
检查基本项目有:鼓室导抗图、静态声顺值及镫骨肌声反射。
鼓室导抗图(tympanogram):为测定外耳道压力变化影响下鼓膜连同听骨链对探测音顺应性的变化。测试方法系将耳塞探头塞入受试侧外耳道内,压力高速至+1.96kPa(+200mmH2O),鼓膜被向内压紧,声顺变小,然后将外耳道压力逐渐减低,鼓膜渐回原位而变松弛,声顺值增大,直到外耳道与教室内压相等时,声顺最大;超过此点后,外耳道变成负压,鼓膜又被向外吸紧,声顺变小。如此在外耳道压力变化影响下,声顺发生的变化可以从平衡计看出,并可以画出一条峰形曲形,称鼓室导抗图或鼓室功能曲线(图2-31)。此曲线可客观地反映鼓室内各种病变的特性,并显示鼓室压力,对鉴别诊断有重要意义。
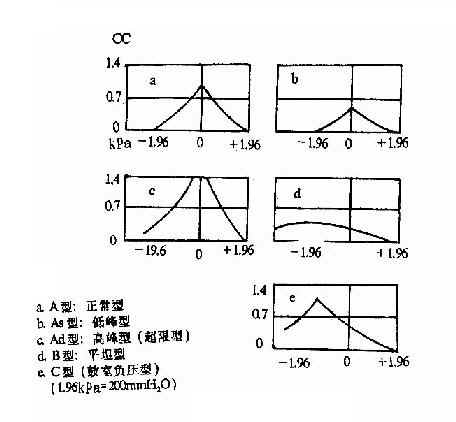
图2-31 鼓室导抗图
静态声顺值(static compliance value):外耳道与鼓室压力相等时的最大声顺,通常称为静态声顺值,即鼓室导抗图峰顶与基线的差距。由于正常静态声顺值分布范围较广,个体差异性大,与各种中耳疾患重叠较多,不宜单独作为诊断指标,仅作参考。
镫骨肌声反射(acoustic stapedial reflex):将耳塞探头塞入一侧外耳道内(指示耳),传送刺激信号的耳机戴在对侧耳(刺激耳)。一定强度(阈上70~100dB)的声刺激可引起双侧镫骨肌反射性收缩,增加听骨链的鼓膜劲度而出现声顺变化,这种变化可在平衡计上显示并画出反应曲线。这一客观指标可用来鉴别该反射通路上的各种病变:
1.作为鼓室功能状态的客观指标:如鼓室病变引起的轻度传音障碍可使该侧声反射消失,借以鉴别传导性聋和感音神经性聋。
2.重振现象的客观测试:正常人纯音听阈与声反射阈之间的差距约为70dB以上,重振耳感到的响度增加比正常耳快。如纯音听阈与声反射阈之差小于60dB,为重振阳性,表示病变在耳蜗。
3.声反射衰减试验:以500或者说1000Hz反射阈上10dB的纯音持续刺激10秒,在此期间正常镫骨肌收缩反射无衰减现象,蜗后病变者听觉易疲劳,镫骨肌反射很快衰减。
4.交叉和非交叉声反射对脑干病变的定位:镫骨肌反射弧在脑干中联系,对侧声反射弧跨越中线,同侧的不经过中线,测定对侧及同侧声反射,可用于听神经瘤和脑干病变的定位诊断。
5.精神性耳聋的鉴别:精神性聋者如能引出声反射,即表示有一定程度的听力,如声反射阈优于“听阈”,更说明精神性聋的成分,但应注意重振的存在。
6.面神经瘫痪的定位:根据镫骨肌反射的有无,可判断面瘫病损在镫骨肌神经远端或近端,并可提供面瘫早期恢复的信息。
7.以声反射阈客观估计听阈:采用Niemeyer(1974)公式,纯音听阈=PTAR-2.5(PTAR-WNAR),式中PTAR(纯音听反射)为500~4000Hz四个纯音声反射阈的平均值,WNAR(白噪声听反射)为白噪声反射阈。此法对不能和不肯合作的病人能迅速客观地得出纯音听阈的数值。
(六)电反应测听法:电反应测听法(electric response audiometry,ERA)是利用现代电子技术记录因声音刺激而在听觉系统诱发的电位变化的方法。由于近代听觉电生理学及电子计算机技术的发展,使诱发出的微弱电反应能清楚显示,以客观评价听觉系统的功能状态。适用于婴幼儿及不能配合检查的成年人的听阈测定、功能性聋与与器质性聋的鉴别、耳蜗及蜗后病变的鉴别、听神经瘤及某些中枢病变的定位诊断。现将常用的电反应测听法介绍如下:
1.听性脑干反应(auditory brainstem respinse,ABR):诱发的听神经电位来自5个不同部位,如在较强的声级刺激(60~70dB,SL)则可从颅顶测到7个波峰,主要为I~V波,分别由蜗神经(同侧)、蜗核(同侧),上橄榄核(双侧)、外侧丘系核(双侧)和下丘核(双侧)所产生,Ⅵ和Ⅶ波可能分别来源于膝状体和听放射(图2-32)。Ⅰ波潜伏期2ms,其余每波均相隔约1ms。各波潜伏期均随刺激声减弱而延长。V波出现最恒定,与主观听阈相差10~20dB,故可用作测定客观听阈的指标。双耳波V波间期差(ILD)是一重要参数,一般认为大于0.4ms者,则示潜伏期延长的一侧有脑干病变。目前强调双耳波I~V波间期差的重要性更大,如大于0.4ms,亦示潜伏期较长的一侧有脑干病变,尤其对小脑桥脑角肿瘤的诊断有实用价值。刺激声常用短声(click),滤波范围80~3KHz,给声重复频率每秒10~20次,叠加1024次。一般应在电屏蔽和隔音室进行。本法采用表面电极,无痛、无损伤,全麻或睡眠者不影响结果,如和耳蜗电图联合应用,更可提高诊断的正确性。

图2-32 听性脑干反应典型七个波及来源示意图
2.耳蜗电图描记法(electrocochleography):所测得的耳蜗电图(electrocochleogram,ECochG)为目前测试耳蜗病变最准确的方法。平时耳蜗中阶内有跨越毛细胞顶部的140mv的电位差(静息电位),声音刺激下,声波自前庭窗传入耳蜗,引起基底膜的运动,致使外毛细胞的纤毛由于剪刀式运动而被弯曲,形成毛细胞顶部局部电流的变化,使机械能转换成电能,在内耳产生三种电反应:耳蜗微音电位(cochlear-microphonics potential,CM)、和电位(summating potential,SP)和听神经综合动作电位(compound action potential,AP)。CM为来自毛细胞的一种耳蜗电位,亦称感受器电位,这种交流连续电位,无潜伏期,可如实反映声刺激的声学波形,无真正阈值。SP是声波传入内耳基底膜非线性振动而引起的耳蜗直流电位,为多种成分的反应,不单独用,常与AP结合应用。AP为许多蜗神经纤维兴奋时发出冲动的综合电位,其典型波形有N1、N2两个负峰(图2-33)。N1来自耳蜗神经,潜伏期约2ms,N2可能包括耳蜗核的反应,为耳蜗电图的重要观察指标。观察项目包括对刺激声的电反应阈值、潜伏期、最大幅度值、电反应波振幅/声强度与潜伏期/声强度(输入、输出函数曲线)。
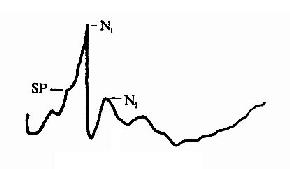
图2-33 耳蜗电图
耳蜗电图的临床应用:测定客观听阈,适用于婴幼儿及不合作的成年人听阈的测定;传导性聋、非器质性聋、伪聋的鉴别;突发性聋的诊断、预后的估计,据报道-SP/AP比值大于0.27者,预后多较好;梅尼埃病的诊断;听觉径路病变的定位,CM消失示耳蜗病变,如CM正常而AP消失,则为听神经病变,如AP反应阈值明显优于主观纯音听阈,则示病变在脑干或更高中枢,多为小脑桥脑角病变。测试方法有鼓室内法(穿鼓膜的鼓岬电极引导)与鼓室外法(外耳道内或鼓膜表面电极引导),鼓室内法电极穿通鼓膜,患者因疼痛不易接受。
四、前庭功能检查法
前庭功能试验(vestibular function test)是根据前庭系统病变时所产生的一系列症状,或以某些方法刺激前庭系统,观察其诱发的眼震、倾倒、眩晕和植物神经系统反应,以查明病变性质、程度和部位,亦用以协助诊断颅内的病变,也用于特殊从业者的选择或锻炼前的参考。由病变引起的体征称诱发性体征。常用检查方法如下:
(一)自发现象检查
1.自发性眼球震颤(spontaneous nystagmus):在无诱发因素的情况下眼球出现的一种持续的、不随意的、节律性的往返运动,称自发性眼震,简称眼震。是前庭功能紊乱的主要体征之一。一般属病理性,可出现于前庭系周围性病变、中枢性病变以及某些眼病。前庭性眼震由慢相和快相组成。慢相为前庭受刺激引起的转向一侧的较慢的眼球运动。快相为继慢相之后发生的中枢矫正性眼球运动,使眼球迅速返回其原始位置。由于快相便于观察,故以其快相作为眼震方向。
根据眼震方向的平面可分为水平性、旋转性、水平旋转性、垂直性和斜性等眼震。
根据眼震的轻重程度可分为三度:Ⅰ度,仅向眼震快相方向注视时出现眼震;Ⅱ度,向眼震快相和向前注视时均出现眼震;Ⅲ度,向各个方向注视均出现眼震。自发性眼震的程度常表示引起它的病变程度。
检查时患者固定头部,两眼注视眼前60cm处检查者的手指,并随之向前(正中)、上、下、左、右五个方向注视,但以距中线条45~50°为限,超过此限度时,正常人也可出现短时的终末性眼震(end point nystagums)而影响检查结果,此时不应误认为“自发性眼震”。出现眼震时应注意眼震的类型、方向、振幅、频率和持续时间等(图2-34)。
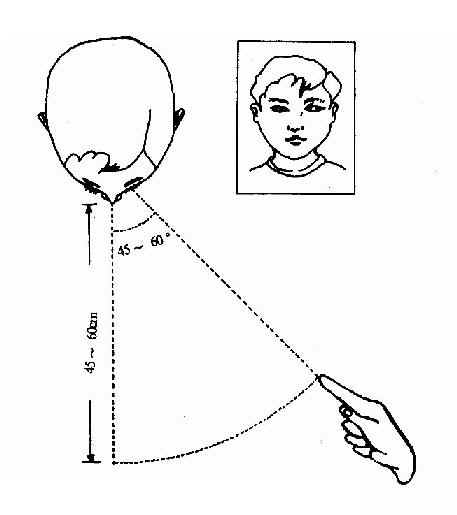
图2-34 自发性眼震检查法
各种眼震具有不同的特点,区别如下:
迷路性自发性眼震,常为水平性或水平旋转性,振幅小,频率中等。在疾病发展过程中,方向一般不变,呈单同性,具有快、慢相,同时常伴有眩晕、听力减退、耳鸣及恶心呕吐等反应,其程度又与眼震相一致,持续时间短,数分钟、数日或数周。倾倒或错指都偏向于眼震的慢相方向。
中枢性自发性眼震,方向不一,常为水平性、旋转性、垂直性或斜性,振幅或细小或粗大,持续时间较长,数周、数月或更长。多无耳蜗症状,如有眩晕常与眼震强度不一致,常伴有其他神经症状和体征,一般以后颅窝病变引起者居多。
眼性眼震大多为水平摆动性,无快、慢相、持续时间长,亦可为永久性。不伴眩晕,闭眼或停止凝视后眼震消失或减轻。
2.闭目直立试验:又称昂白试验(Romberg’s test)。受检者直立,两脚并拢,双上肢下垂,闭目直立,维持30秒,亦可两手于胸前互扣,并向两侧牵拉,观察受检者有无站立不稳或倾倒。前庭周围性病变时,躯干倾倒方向朝向前庭破坏的一侧,与眼震慢相方向一致;中枢性病变时,躯干倾倒方向与眼震慢相不一致。
3.过指试验(past pointing test):患者与检查者相对而坐,两人上肢向前平伸,食指相互接触。患者抬高伸直的上肢,然后再恢复水平位,以食指再接触检查者的食指,上下臂均应在肩关节矢状面上运动,避免内收和外展,连续3次偏斜为异常。正常人无过指现象。前庭周围性病变过指的特点是双手同时偏向前庭功能较低侧,方向与倾倒一致,与自发性眼震的方向相反。小脑病变过指的特点是患侧单手向患侧偏斜。
(二)诱发现象检查
1.旋转试验(rotatory test)
机理:使半规管的内淋巴液发生流动以刺激壶腹峭诱发前庭反应,这是半规管功能检查的基本原理。一般以诱发性眼震的特点作为判断的标准。内淋巴液流动与诱发性眼震之间的关系可根据以下定律来推知;
⑴Flouren定律,眼震运动的平面与受刺激的半规管平面相同.因此,头向前倾30°时旋转,为刺激外半规管,引起水平性眼震;头向前倾120°(或后仰60°)时,刺激上半规管及后半规管,引起旋转性眼震.
⑵ Ewald第一定律外半规管壶腹嵴受到刺激时,如内淋巴液从管部流向壶腹部,则产生较强刺激,离壶腹流向管部将产生较弱刺激。上半远规管及后半规管受刺激时情况相反。强弱刺激引起反应的比例为2:1或3:2。
⑶ Ewald第二定律眼震快相向着受刺激较强侧的半规管,而慢相则向着受刺激较弱侧的半规管。
通常以检查外半规管的旋转试验为例,虽然旋转运动同时影响两侧的内淋巴液,但两侧壶腹峭所受刺激并不相同。如头部顺时针旋转,当旋转停止时,半规管内淋巴液因惯性关系继续运动,右侧半规管内淋巴液的流动则向管部,即“离壶腹流动”,使壶腹峭终顶被冲击偏向椭圆囊侧。根据Ewald的“向壶腹流动的反应较强”定律,左侧刺激反应较强,于是发生快相向左的眼震,肢体向右倾倒,亦即眼震方向与旋转方向和肢偏方向相反。按Flouren定律则为水平性眼震(图2-35)。

图2-35 旋转试验原
方法:患者坐于旋转椅上,头固定于前倾30°,使外半规管呈水平位置,以每2秒一圈的速度作向右(顺时针)或向左(逆时针)方向旋转10圈后突然停止,嘱患者两眼向前凝视,观察眼震(图2-36)。在顺时针方向旋转后,发生向左的眼震,而逆时针旋转后则为向右的眼震,两次检查至少间隔5分钟。正常者眼震持续时间平均为30秒(15~45秒),两侧相差不超过5秒。
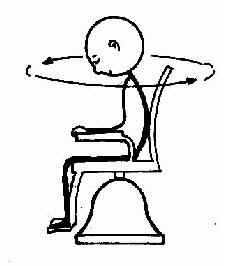
图2-36 旋转试验
由于上(后)半规管检查后可引起严重反应,故临床少用。
2.冷热试验(变温试验caloric test):是通过温度刺激半规管来诱发和观察前庭反应的检查方法。
机理:外耳道接受冷或热刺激后,温度的改变经鼓膜、鼓室及骨壁影响到外半规管,内淋巴液因热胀冷缩而改变比重,造成内淋巴液“热升冷降”的对流现象,终顶随之发生偏斜而刺激壶腹嵴发生眼震(图2-37)。
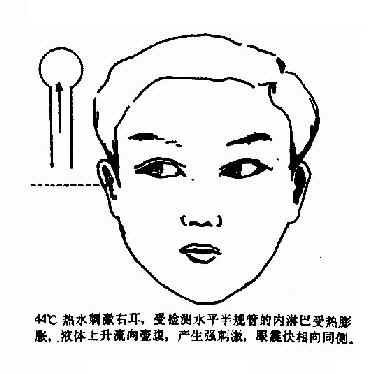
图2-37 冷热试验原理
方法:
(1)微量冰水法:方法简便易行。受检者仰卧,头倾向一侧,受试耳向上。向外耳道内注水0.2ml,20秒后将冰水倾出,头恢复正中位,并抬起30°,使外半规管位于垂直位,观察眼震,出现反应后,休息3~5分钟后以同样方法检查对侧。如无眼震则用0.4ml,仍无眼震用0.8ml,仍无眼震可用冰水2ml。正常人70%对0.2ml冰水即有反应,0.4ml则全部正常人都可引出向对侧的水平性眼震。如果需要0.8或2ml才能引出眼震,则示前庭功能减退。2ml以上无反应,则为前庭功能丧失。
(2)交替冷热试验(alternate bithermal caloric test,Hallpike caloric test):此法反应小,无痛苦,较准确,并能指出眼震的优势偏向。仰卧,头抬起30°,吊桶悬挂于患者头部上60cm处,内盛30°C冷水,桶下接皮管和特制橄榄头。橄榄头内径为4mm,其外壳有回水槽,将橄榄头放入外耳道,并将冷水灌注外耳道后40秒即停止(注水量约为250~500ml),同时嘱患者注视正前上方,观察眼震方向和反应时间。反应时间计算为自灌注开始起到眼震停止为止。休息5~10分钟再检查对侧。然后用44°C热水如上法测试两耳(图2-38)。
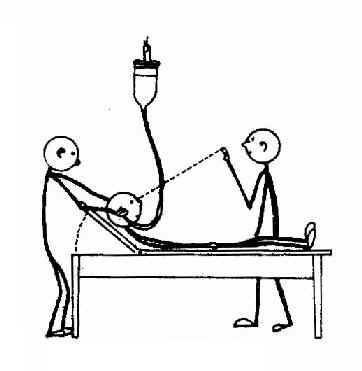
图2-38 交替冷热试验
试验结果(图2-39):
①正常反应:冷水和热水试验两侧外半规管,其每侧的眼震持续时间相等(即左侧值1+3=右侧值2+4)。方向相同的眼震(如右耳热水试验与左耳冷水试验均为向右的眼震),其持续时间相等(即右侧值1+4=左侧值2+3)。
正常眼震持续时间冷水试验约2分钟,热水约1分40秒。
②半规管轻瘫(canal paresis,CP):即一侧冷、热水两种试验的眼震持续时间之和低于另侧,表示半规功能低下甚或消失。其相差值须20%以上(大于40秒)始有诊断价值。
③优势偏向(directional preponderance,DP):为冷热水试验时眼震向某一方向时的时间增长,即为眼震优势偏向,表示椭圆囊病变(优势偏向多向对侧)或颞叶病变(优势偏向多向患侧)。其相差值须在20%以上(大于40秒)始有诊断价值。目前对优势偏向有不同看法,有些学者认为其无诊断价值。
④联合型:同时有优势偏向及半规管轻瘫,常见于膜迷路积水、第Ⅷ颅神经病变、前庭神经炎等疾病。可能为半规管与椭圆囊同时存在着病变。
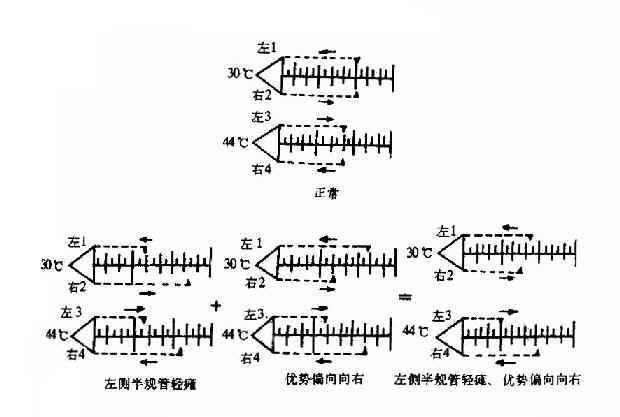
图2-39 交替冷热试验记录(每小格代表10秒)
3.瘘管试验(fistula test)用于疑有迷路瘘管者,当骨迷路由于病变破坏时,向外耳道加压或减压,均可影响迷路而使内淋巴液流动。如瘘管位于外半规管后部,则加压时内淋巴液流向壶腹嵴,产生向同侧的眼震,减压时淋巴液的流向为离壶腹嵴,则产生向对侧的眼震。如瘘管位于外半规管壶腹的前方,如卵圆窗、蜗窗或鼓岬处,则情况相反。
凡出现眼球偏斜、眼震为强阳性,示有迷路瘘管存在;如无眼球偏斜及眼震,而仅有眩晕感者,为弱阳性,可疑有瘘管;如以上症状均无者,为阴性。但瘘管试验阴性者,并不能完全排除瘘管的存在。
4.位置性眼震试验(positional nystagmus test):将头部处于某一种或几种特定位置时出现、而在其他位置则不出现的眼震,称为位置性眼震;如同时伴有眩晕,称位置性眩晕。发生机理不明,一般认为系耳石病变所致,但也可出现半规管、前庭神经、小脑、脑干、大脑等病变。本法不宜用于严重高血压或高龄患者。检查方法不一,常用者为:
先在正坐位下观察受检者有无自发性眼震,然后依次在下列四种头位进行观察:卧位、右侧卧位、左侧卧位或仰卧头后垂30°位。在每次变换头位时动作要慢,每一种位置至少观察30秒。观察变动位置后出现眼震的时间(潜伏期)、眼震类型、方向、程度及持续时间,有无眩晕。如有眼震,则再重复该头位检查2次,如眼震不减弱,属不疲劳型,如眼震减弱或消失,为疲劳型。
周围性与中枢性位置性眼震的鉴别见表2-4
表2-4 周围性与中枢性位置眼震的鉴别
位置性眼震类型 周围性 中枢性
出现时头位常限一种头位,且多患耳向下多种头位
潜伏期5秒(2~10秒)无
持续时间30秒以下(一般10秒左右) 30秒以上
疲劳类型 疲劳型 不疲劳型
与头位关系 固定型较多常随头位改变或关系不定
眼震性质 多水平性略带旋转 多垂直性或斜性
位置性眩晕 与眼震强度相一致 偶有眩晕,程度轻
其它颅内症状及体征 无有可能
(三)眼震电图描记:利用皮肤电极和电子技术记录眼球运动的描记,称眼震电图描记(electronystagmography,ENG)。所得的图形称眼震电图。它是目前研究眼球运动的一种比较精确的方法,利用它可对前庭功能检查方法(如位置性眼震试验、旋转试验和冷热试验等)进行记录和分析,以鉴别受检者前庭功能正常或异常,确定病变的部位。它的原理是利用角膜(正电位)与视网膜(负电位)之间存在的电位差在眼球周围形成的电场。眼球运动时周围的电场随之发生变化,置于眼球周围的皮肤电极就能导出这种电场的变化,通过放大器传给记录装置,即可记录到眼震电图。分析眼震电图的主要参数是眼震的慢相角速度和持续时间。
(王锦玲)
(一)外耳的检查法:观察耳廓大小、位置是否对称,有无畸形、瘘管、红肿、压痛,耳周淋巴结有无肿大,然后牵拉耳廓,并压耳屏有无疼痛。乳突部有无肿胀、瘢痕、鼓窦区、乳突尖和乳突导血管等处有无压痛。
(二)耳镜检查法(otoscopy):受检者侧坐,受检耳朝向检查者。将额镜反光焦点对准外耳道口,一手将耳廓向外后上方牵拉(婴幼儿向后下方牵拉),一手食指向前推压耳屏,以使外耳道变直(图2-17)。若有耳毛阻挡看不清楚时,可选用大小适宜的耳镜轻轻旋转置入,并向上、下、左、右各方向转动,以观察外耳道并看清整个鼓膜形态(图2-18)。置入的耳镜不宜超过软骨部,以免受压迫骨部引起疼痛。亦可利用鼓气耳镜(Siegleˊs penumatic otoscope)观察鼓膜细微病变,如微小穿孔、粘连、液面等,并可挤压橡皮球向外耳道加压、减压,观察鼓膜活动度,吸出鼓室分泌物或试验有无迷路瘘管。

图2-17 徒手检查法

图2-18 耳镜检查法
(三)鼓膜所见:正常鼓膜为半透明、灰白色、有光泽的薄膜,边缘近鼓环处较厚,前下方有一三角形反光区即光锥,尖向后上,止于脐部与锤骨柄末端相连。锤内柄呈黄白色棒状,由前上向后下至鼓膜脐部,锤骨柄上端有一向前突出的白点即锤骨短突,由短突向前、向后分别伸出前、后皱襞,前、后皱襞上方三角形区为松弛部,与外耳道皮肤相同,色淡红,无光泽。其下为紧张部(耳部彩图1)
为了便于描写病变部位,将鼓膜沿锤骨柄向后下方作一延长线,再通过脐部作一与此延长线垂直的线,而将鼓膜分为前上、前下、后上、后下四个象限(图2-19)。
检查时应注意鼓膜的色泽及正常标志,有无充血、膨隆、内陷、混浊、增厚、瘢痕、钙斑、液面(发线)、穿孔与分泌物等病变现象(耳部彩图)。
充血:轻度充血仅见于锤骨柄处有条纹状充血,或自脐部向四周放射状充血。重度充血呈弥漫性鲜红色,常为外耳道或中耳急性炎症所致。

图2-19 鼓膜正常所见及四个象限
内陷:表现为光锥缩短、分散或消失,锤骨短突明显突出,锤骨柄向后上方移位,似缩短变横、多由于咽鼓管阻塞或鼓室内粘连所致。
混浊:鼓膜增厚失去光泽,表面标志不清,呈局部或广泛的白色混浊或局限性发白增厚的瘢痕,有时可见界限分明的黄白色钙化斑,为中耳炎症后遗所致。
穿孔:应注意穿孔部位、大小、形状、分泌物量及性质等,穿孔内鼓室粘膜有无肿胀、肉芽、息肉或胆脂瘤分泌物等。
检查鼓膜时,应先清除外耳道耵聍及分泌物,有时松弛部病变易为痂皮、碎屑遮盖,极易疏忽误认为正常。必要时可使用鼓气耳镜或手术显微镜以鉴别病变。
二、咽鼓管检查法
咽鼓管检查法(examination of eustachian tube)是将空气经咽鼓管吹入中耳,以检查咽鼓管的通畅度、有无狭窄和阻塞、鼓室外有无液体存留,并进行治疗的方法。

图2-20 捏鼻鼓气法

图2-21 咽水通气法
(三)导管吹张法(eustachian catheterization):患者与检查者接好耳听管,将管径大小适合的咽鼓管导管弯端向下,沿鼻底向后轻轻放入,直至鼻咽后壁,将导管向内转90°,然后向外拉出,使管端钩到鼻中隔后缘,再将导管弯端向下转180°,以使其前端进入咽鼓管咽口,固定后用吹张球在导管后端口进行吹张,如于耳听管中听到进气声,则示导管位置正确,并根据进气声来判断咽鼓管阻塞、狭窄等情况。亦可将导管伸至咽后壁,再向外转90°,边外转边前拉,当管端滑过咽鼓管隆突进入咽鼓管咽口时有落空感,然后固定打气(图2-22)。

图2-22 导管吹张法
(四)经咽鼓管传声检查法(sonotubometry):用声管仪进行检查。经鼻腔给予5K、6K、7K或8KHz高频声信号,当吞咽时波经咽鼓管传入中耳腔,测定外耳道声压的变化而间接地评定咽鼓管功能。此声压改变可用曲线表示,对照静止及吞咽时曲线的特征及振幅大小,分析咽鼓管功能状态。
(五)对有鼓膜穿孔的病例,除上述方法外,还可用下列方法进行检查:
1.正、负压平衡穿孔试验法:用声阻抗-导纳测试仪的气泵压力系统检查咽鼓管平衡正、负压功能。将探头置于外耳道内,密封固定。分别于外耳道加压或减压,观察外耳道内压力改变及吞咽后的改变。若咽鼓管不通,则压力变化不大。
2.滴药法:自外耳道滴入0.25%氯霉素液,连续压耳屏或作吞咽动作,如咽部感到苦味,表明咽鼓通畅;如反复吞咽仍无苦味感觉,说明咽鼓管不通。
三、听力检查法
听力检查(hearing test)的目的是了解听力损失的程度、性质及病变的部位。检查方法甚多,一类是观察患者主观判断后作出的反应,称主观测听法(subjective audiometry),如耳语检查、秒表检查、音叉检查、听力计检查等,但此法常可因年龄过小、精神心理状态失常等多方面因素而影响正确的测听结论。另一类是不需要患者对声刺激做出主观判断反应,可以客观地测定听功能情况,称客观测听法(objective audiometry),其结果较精确可靠,有以下几种:①通过观察声刺激引起的非条件反射来了解听力(如瞬目、转头、肢体活动等);②通过建立条件反射或习惯反应来检查听力(如皮肤电阻测听、西洋镜测听等);③利用生物物理学方法检查听力(如声阻抗-导纳测听);④利用神经生物学方法检查听力(如耳蜗电图、听性脑干反应)。
(一)语音试验:语音试验:(whispered voice test)简易实用,可测试一般听力情况,但不能鉴别耳聋性质,适用于集体检查。
在长于6m以上的安静环境中进行,地面划出距离标志,患者立于距检查者6m处,但身体不能距墙壁太近,以免产生声音干扰。受检耳朝向检查者,另一耳用油棉球或手指堵塞并闭眼,以免看到检查者的口唇动作影响检查的准确性,检查者利用气道内残留空气先发出1~2个音节的词汇,嘱患者重复说出听得词汇,应注意每次发音力量应一致,词汇通俗易懂,高低音相互并用,发音准确、清晰。正常者耳语可在6m距离处听到,如缩短至4m,表示轻度耳聋,1m为中度耳聋,短于1m者则为严重的以至完全性耳聋。记录时以6m为分母,测得结果为分子,如记录为6/6、4/6、1/6。
(二)表试验:表试验(watch test)简单易行。一般以不大于1m距离能听到秒表声为佳。预先测定好正常耳刚能听到此表声的平均距离。
患者坐位、闭目,用手指塞紧非检查侧耳道口,检查者立于患者身后,先使患者熟悉检查的表声后,将秒表于外耳道平面线上,由远而近反复测验其刚能听到表声离耳的距离。记录方法以受检耳听距(cm)/该表标准听距(cm)表示,如100/100cm、50/100cm。
(三)音叉检查:(tuning-fork test)是鉴别耳聋性质最常用的方法。常用C调倍频程五支一组音叉,其振动频率分别为128、256、512、1024、和2048Hz。检查时注意:①应击动音叉臂的上1/3处;②敲击力量应一致,不可用力过猛或敲击台桌硬物,以免产生泛音;③检查气导时应把振动的音叉上1/3的双臂平面与外耳道纵轴一致,并同外耳道口同高,距外耳道口约1cm左右;④检查骨导时则把柄底置于颅面;⑤振动的音叉不可触及周围任何物体。常用的检查方法如下:
1.林纳试验(Rinne test,RT):又称气骨导对比试验,是比较同侧气导和骨导的一种检查方法。取C256的音叉,振动后置于乳突鼓窦区测其骨导听力,待听不到声音时记录其时间,立即将音叉移置于外耳道口外侧1cm外,测其气导听力。若仍能听到声音,则表示气导比骨导时间长(AC>BC),称林纳试验阳性(RT“+”)(图2-23)。反之骨导比气导时间长(BC>AC),则称林纳试验阴性(RT“-”)。
正常人气导比骨导时间长1~2倍,为林纳试验阳性.传导性聋因气导障碍,则骨导比气导长,为阴性.感音神经性聋气导及骨导时间均较正常短,且听到声音亦弱故为短阳性.气导与骨导时间相等者(AC=BC,RT“±”)亦属传导性聋。

图2-23 Rinne试验
如为一侧重度感音神经性聋,气导和骨导的声音皆不能听到,患者的骨导基本消失,但振动的声波可通过颅骨传导至对侧健耳感音,以致骨导较气导为长,称为假阴性。
2.韦伯试验(Weber test,WT):又称骨导偏向试验,系比较两耳骨导听力的强弱。取C256或C512振动的音叉柄底置于前额或头顶正中,让患者比较哪一侧耳听到的声音较响,若两耳听力正常或两耳听力损害性质、程度相同,则感声音在正中,是为骨导无偏向;由于气导有抵消骨导作用,当传导性聋时患耳气导有障碍,不能抵消骨导,以至患耳骨导要比健耳强,而出现声音偏向患耳;感音神经性聋时则因患耳感音器官有病变,故健耳听到的声音较强,而出现声音偏向健耳(图2-24)。
记录时除文字说明外,可用“ ”表示偏向侧,用“=“表示无偏向。


(1) 偏患耳 (2)偏健耳
图 2-24 Weber试验
3.施瓦巴赫试验(Schwabach test,ST):又称骨导对比试验,为比较正常人与患者骨导的时间,将振动的C256音叉柄底交替置于患者和检查者的乳突部鼓窦区加以比较,正常者两者相等;若患者骨导时间较正常耳延长,为施瓦巴替试验延长(ST“+”),为传导性聋;若较正常者短,则为骨导对比试验缩短(ST“-”),为感音神经性聋。
用以上方法测定听力,其结果应结合临床进行全面分析,才能判断耳聋的性质(表2-3)。
4.镫骨活动试验(Gelle test GT):检查镫骨内有无固定的试验法。将振动的C256音叉柄底放在鼓窦区,同时以鼓气耳镜向外耳道交替加压和减压,若声音强弱波动,亦即当加压是骨导顿觉减低,减压时恢复,即为镫骨活动试验阳性(GT“+”),表明镫骨活动正常。若加压、减压声音无变化时,则为阴性(GT“-”),为镫骨底板固定征象。
表2-3 音叉检查结果的判断
试验方法 听力正常传导性聋感音神经性聋混合性聋
林纳试验、(-)RT气导>骨导 (+)气导<骨导(一)
气导=骨导(±)气导>骨导(均短于正常)(短+)(+)、(-)或(±)
韦伯试验WT正中(=) 偏向患耳或较重耳偏向健耳或较轻耳 不定
施瓦巴替试验ST正常(相等)延长(+)缩短(-)缩短(-)
(四)纯音听力计检查法:为听觉功能检查中测定耳聋性质及程度的比较准确而常用的方法。纯音听力计(pure tone audiometer)是利用电声学原理,通过电子振荡装置和放大线路产生各种不同频率和强度(intensity)的纯音,经过耳机传输给受检者,以分别测试各频率的听阈强度,可为耳聋的定性、定量和定位诊断提供依据。声强以分贝(decibel,dB)表示。检查的记录曲线(听力曲线)称听力图(audiogram)。听力计以正常人的平均听阈为标准零级(standard zero level),即正常青年人的听阈在听力计上为O dB。用纯音力计测出的纯音听阈均值为听力级(hearing level,HL)。听力减退时需增加声音强度方能听到声音,所增加的强度即为听力损失的程度。
1.纯音听阈测试:
(1)测试方法:纯音听阈测试(pure tone audiometry)包括气导和骨导测试。气导测试先从1KHz开始,病人听到声音后,每5dB一档地逐档下降,直至听不到时为止,然后再逐档增加声强(每档升5dB),如此反复测试,直至测到确切听阈为止。再以同样方法依次测试其他频率的听阈。检查时应注意用间断音,以免发生听觉疲劳。骨导测试的操作方法与气导测试相同。
如两耳气导听阈相关40dB以上,则须在测较差耳时,于较佳耳加噪声进行掩蔽,以免患者误将从佳耳经颅骨传来的声音当作较差耳听到的声音。如两耳骨导听阈不同,在查较差耳的骨导听阈时,较佳耳更应加噪声掩蔽。
(2)听力图的分析
①传导性聋(图2-25):骨导曲线正常或接近正常,气导曲线听力损失在30~60dB之间,一般低频听力损失较重。

图2-25 传导性聋(右耳)
②感音神经性聋(图2-26):听力曲线呈渐降型或陡降型,高频听力损失较重,骨导曲线与气导曲线接近或互相吻合。

图2-26 感音神经性聋(左耳)
③混合性聋(图2-27):骨导曲线下降,气导曲线又低于骨导曲线。
最重要的范围在500~2000Hz之间,称人的语音范围(speech tone range)。听力损失程度一般以500、1000及2000Hz的平均听阈来估计。

图2-27 混合性耳聋(右耳)
2.双耳交替响度平衡试验(alternate binaural loudness balance test ,ABLB):是检查有无响度重振的常用方法,适合于双耳听力相差20~50dB(HL)的患者。当用低强度音刺激时,一耳较另一耳听力差,但高强度音刺激时,两耳对同一频率的音调所感受的响度可能相等,甚至差耳反而敏感,这种患侧强度增加较健侧为快的现象,称重振现象(recruitment phenomenon)。耳蜗病变引起的感音性聋常有响度重振。例如病人的右耳听阈为0dB,左耳听阈为40dB。当右耳声强级增加20db 时,左耳只须从其听阈(40dB)增加10dB就感到两耳听到的响度相等,此即表示有响度重振,提示存在耳蜗病变(图2-28)。检查方法为先测定患者两耳纯音听阈,选用两耳听力相差20dB以上的频率,每10~20dB一档地增加一耳的声强度,并逐档调节另一耳的声强度至两耳感到的响度相同时为止。

图2-28 响度平衡试验
3.短增量敏感指数试验(short increment sensitivity index test,SISI):用于检查听觉对声音强度微量改变的察觉能力。用1000Hz的纯音,强度为阈上20dB,应用调幅装置使声强每5秒出现一次短时程的1dB增量(上升及下降时间各为50ms、持续200ms),受检者共听20次增幅音,每听到1次,得分5%,总分在30%以下为正常,35~65%为可疑,70%以上者为重振试验阳性,提示耳蜗病变的存在。
4.言语测听法(speech audiometry):有些病人的纯音听力较好,却听不懂语意。在这种情况时,纯音听力图并不足以反映病人的听功能状态,而需用言语测听法来判定。言语测听法是用专门编制的测听词表来检查患耳的言语接受阈(speech reception threshold)和言语识别率(speech discrimination score)。言语接受阈为能听懂一半测试语音时的声强级(dB);言语识别率为对测听词表中的言语能正确听清的百分率(%),按不同声强级所听懂的%绘成曲线,即成言语听力图(speech audiogram)(图2-29)。在蜗后(听神经)病变时,纯音听力虽较好,言语识别率却极低。

图2-29 言语听力图
(五)声阻抗-导纳测试法:声阻抗-导纳测试法(acoustic impedance admittance measurements)是客观测试中耳传音系统和脑干听觉通路功能的方法。目前国际上已日渐采用声抗纳(immittance)一词代替还在使用的声阻抗-导纳之称。当声波传到鼓膜时,一部分声能被吸收并传导,称声导纳;一部分声能被阻反射回来,称声阻抗。中耳阻抗越大,声导纳越小;或者说声能传导越小,反射的越多。所以,从反射回来的声能可以了解中耳传音功能情况。测知这种声导纳(又称声顺)和声阻抗变化的仪器就是声阻抗-导纳测试仪,临床用于诊断中耳各种传音结构的病变、咽鼓管功能检查、感音神经性聋与传导性聋及精神性聋的鉴别、响度重振的有无、面瘫的定位、耳蜗与蜗后病变的鉴别、以声反射客观估计听阈等。它可补充甚至纠正其他听力检查法的不足,但不能取代,需结合其他检查综合分析,才能作出正确判断。
仪器主要由三部分组成:①空气压力系统;②声桥设计部分-声阻抗平衡部分;③声刺激部分(图2-30)。

图2-30 声阻抗测试仪模式图
检查基本项目有:鼓室导抗图、静态声顺值及镫骨肌声反射。
鼓室导抗图(tympanogram):为测定外耳道压力变化影响下鼓膜连同听骨链对探测音顺应性的变化。测试方法系将耳塞探头塞入受试侧外耳道内,压力高速至+1.96kPa(+200mmH2O),鼓膜被向内压紧,声顺变小,然后将外耳道压力逐渐减低,鼓膜渐回原位而变松弛,声顺值增大,直到外耳道与教室内压相等时,声顺最大;超过此点后,外耳道变成负压,鼓膜又被向外吸紧,声顺变小。如此在外耳道压力变化影响下,声顺发生的变化可以从平衡计看出,并可以画出一条峰形曲形,称鼓室导抗图或鼓室功能曲线(图2-31)。此曲线可客观地反映鼓室内各种病变的特性,并显示鼓室压力,对鉴别诊断有重要意义。

图2-31 鼓室导抗图
静态声顺值(static compliance value):外耳道与鼓室压力相等时的最大声顺,通常称为静态声顺值,即鼓室导抗图峰顶与基线的差距。由于正常静态声顺值分布范围较广,个体差异性大,与各种中耳疾患重叠较多,不宜单独作为诊断指标,仅作参考。
镫骨肌声反射(acoustic stapedial reflex):将耳塞探头塞入一侧外耳道内(指示耳),传送刺激信号的耳机戴在对侧耳(刺激耳)。一定强度(阈上70~100dB)的声刺激可引起双侧镫骨肌反射性收缩,增加听骨链的鼓膜劲度而出现声顺变化,这种变化可在平衡计上显示并画出反应曲线。这一客观指标可用来鉴别该反射通路上的各种病变:
1.作为鼓室功能状态的客观指标:如鼓室病变引起的轻度传音障碍可使该侧声反射消失,借以鉴别传导性聋和感音神经性聋。
2.重振现象的客观测试:正常人纯音听阈与声反射阈之间的差距约为70dB以上,重振耳感到的响度增加比正常耳快。如纯音听阈与声反射阈之差小于60dB,为重振阳性,表示病变在耳蜗。
3.声反射衰减试验:以500或者说1000Hz反射阈上10dB的纯音持续刺激10秒,在此期间正常镫骨肌收缩反射无衰减现象,蜗后病变者听觉易疲劳,镫骨肌反射很快衰减。
4.交叉和非交叉声反射对脑干病变的定位:镫骨肌反射弧在脑干中联系,对侧声反射弧跨越中线,同侧的不经过中线,测定对侧及同侧声反射,可用于听神经瘤和脑干病变的定位诊断。
5.精神性耳聋的鉴别:精神性聋者如能引出声反射,即表示有一定程度的听力,如声反射阈优于“听阈”,更说明精神性聋的成分,但应注意重振的存在。
6.面神经瘫痪的定位:根据镫骨肌反射的有无,可判断面瘫病损在镫骨肌神经远端或近端,并可提供面瘫早期恢复的信息。
7.以声反射阈客观估计听阈:采用Niemeyer(1974)公式,纯音听阈=PTAR-2.5(PTAR-WNAR),式中PTAR(纯音听反射)为500~4000Hz四个纯音声反射阈的平均值,WNAR(白噪声听反射)为白噪声反射阈。此法对不能和不肯合作的病人能迅速客观地得出纯音听阈的数值。
(六)电反应测听法:电反应测听法(electric response audiometry,ERA)是利用现代电子技术记录因声音刺激而在听觉系统诱发的电位变化的方法。由于近代听觉电生理学及电子计算机技术的发展,使诱发出的微弱电反应能清楚显示,以客观评价听觉系统的功能状态。适用于婴幼儿及不能配合检查的成年人的听阈测定、功能性聋与与器质性聋的鉴别、耳蜗及蜗后病变的鉴别、听神经瘤及某些中枢病变的定位诊断。现将常用的电反应测听法介绍如下:
1.听性脑干反应(auditory brainstem respinse,ABR):诱发的听神经电位来自5个不同部位,如在较强的声级刺激(60~70dB,SL)则可从颅顶测到7个波峰,主要为I~V波,分别由蜗神经(同侧)、蜗核(同侧),上橄榄核(双侧)、外侧丘系核(双侧)和下丘核(双侧)所产生,Ⅵ和Ⅶ波可能分别来源于膝状体和听放射(图2-32)。Ⅰ波潜伏期2ms,其余每波均相隔约1ms。各波潜伏期均随刺激声减弱而延长。V波出现最恒定,与主观听阈相差10~20dB,故可用作测定客观听阈的指标。双耳波V波间期差(ILD)是一重要参数,一般认为大于0.4ms者,则示潜伏期延长的一侧有脑干病变。目前强调双耳波I~V波间期差的重要性更大,如大于0.4ms,亦示潜伏期较长的一侧有脑干病变,尤其对小脑桥脑角肿瘤的诊断有实用价值。刺激声常用短声(click),滤波范围80~3KHz,给声重复频率每秒10~20次,叠加1024次。一般应在电屏蔽和隔音室进行。本法采用表面电极,无痛、无损伤,全麻或睡眠者不影响结果,如和耳蜗电图联合应用,更可提高诊断的正确性。

图2-32 听性脑干反应典型七个波及来源示意图
2.耳蜗电图描记法(electrocochleography):所测得的耳蜗电图(electrocochleogram,ECochG)为目前测试耳蜗病变最准确的方法。平时耳蜗中阶内有跨越毛细胞顶部的140mv的电位差(静息电位),声音刺激下,声波自前庭窗传入耳蜗,引起基底膜的运动,致使外毛细胞的纤毛由于剪刀式运动而被弯曲,形成毛细胞顶部局部电流的变化,使机械能转换成电能,在内耳产生三种电反应:耳蜗微音电位(cochlear-microphonics potential,CM)、和电位(summating potential,SP)和听神经综合动作电位(compound action potential,AP)。CM为来自毛细胞的一种耳蜗电位,亦称感受器电位,这种交流连续电位,无潜伏期,可如实反映声刺激的声学波形,无真正阈值。SP是声波传入内耳基底膜非线性振动而引起的耳蜗直流电位,为多种成分的反应,不单独用,常与AP结合应用。AP为许多蜗神经纤维兴奋时发出冲动的综合电位,其典型波形有N1、N2两个负峰(图2-33)。N1来自耳蜗神经,潜伏期约2ms,N2可能包括耳蜗核的反应,为耳蜗电图的重要观察指标。观察项目包括对刺激声的电反应阈值、潜伏期、最大幅度值、电反应波振幅/声强度与潜伏期/声强度(输入、输出函数曲线)。

图2-33 耳蜗电图
耳蜗电图的临床应用:测定客观听阈,适用于婴幼儿及不合作的成年人听阈的测定;传导性聋、非器质性聋、伪聋的鉴别;突发性聋的诊断、预后的估计,据报道-SP/AP比值大于0.27者,预后多较好;梅尼埃病的诊断;听觉径路病变的定位,CM消失示耳蜗病变,如CM正常而AP消失,则为听神经病变,如AP反应阈值明显优于主观纯音听阈,则示病变在脑干或更高中枢,多为小脑桥脑角病变。测试方法有鼓室内法(穿鼓膜的鼓岬电极引导)与鼓室外法(外耳道内或鼓膜表面电极引导),鼓室内法电极穿通鼓膜,患者因疼痛不易接受。
四、前庭功能检查法
前庭功能试验(vestibular function test)是根据前庭系统病变时所产生的一系列症状,或以某些方法刺激前庭系统,观察其诱发的眼震、倾倒、眩晕和植物神经系统反应,以查明病变性质、程度和部位,亦用以协助诊断颅内的病变,也用于特殊从业者的选择或锻炼前的参考。由病变引起的体征称诱发性体征。常用检查方法如下:
(一)自发现象检查
1.自发性眼球震颤(spontaneous nystagmus):在无诱发因素的情况下眼球出现的一种持续的、不随意的、节律性的往返运动,称自发性眼震,简称眼震。是前庭功能紊乱的主要体征之一。一般属病理性,可出现于前庭系周围性病变、中枢性病变以及某些眼病。前庭性眼震由慢相和快相组成。慢相为前庭受刺激引起的转向一侧的较慢的眼球运动。快相为继慢相之后发生的中枢矫正性眼球运动,使眼球迅速返回其原始位置。由于快相便于观察,故以其快相作为眼震方向。
根据眼震方向的平面可分为水平性、旋转性、水平旋转性、垂直性和斜性等眼震。
根据眼震的轻重程度可分为三度:Ⅰ度,仅向眼震快相方向注视时出现眼震;Ⅱ度,向眼震快相和向前注视时均出现眼震;Ⅲ度,向各个方向注视均出现眼震。自发性眼震的程度常表示引起它的病变程度。
检查时患者固定头部,两眼注视眼前60cm处检查者的手指,并随之向前(正中)、上、下、左、右五个方向注视,但以距中线条45~50°为限,超过此限度时,正常人也可出现短时的终末性眼震(end point nystagums)而影响检查结果,此时不应误认为“自发性眼震”。出现眼震时应注意眼震的类型、方向、振幅、频率和持续时间等(图2-34)。

图2-34 自发性眼震检查法
各种眼震具有不同的特点,区别如下:
迷路性自发性眼震,常为水平性或水平旋转性,振幅小,频率中等。在疾病发展过程中,方向一般不变,呈单同性,具有快、慢相,同时常伴有眩晕、听力减退、耳鸣及恶心呕吐等反应,其程度又与眼震相一致,持续时间短,数分钟、数日或数周。倾倒或错指都偏向于眼震的慢相方向。
中枢性自发性眼震,方向不一,常为水平性、旋转性、垂直性或斜性,振幅或细小或粗大,持续时间较长,数周、数月或更长。多无耳蜗症状,如有眩晕常与眼震强度不一致,常伴有其他神经症状和体征,一般以后颅窝病变引起者居多。
眼性眼震大多为水平摆动性,无快、慢相、持续时间长,亦可为永久性。不伴眩晕,闭眼或停止凝视后眼震消失或减轻。
2.闭目直立试验:又称昂白试验(Romberg’s test)。受检者直立,两脚并拢,双上肢下垂,闭目直立,维持30秒,亦可两手于胸前互扣,并向两侧牵拉,观察受检者有无站立不稳或倾倒。前庭周围性病变时,躯干倾倒方向朝向前庭破坏的一侧,与眼震慢相方向一致;中枢性病变时,躯干倾倒方向与眼震慢相不一致。
3.过指试验(past pointing test):患者与检查者相对而坐,两人上肢向前平伸,食指相互接触。患者抬高伸直的上肢,然后再恢复水平位,以食指再接触检查者的食指,上下臂均应在肩关节矢状面上运动,避免内收和外展,连续3次偏斜为异常。正常人无过指现象。前庭周围性病变过指的特点是双手同时偏向前庭功能较低侧,方向与倾倒一致,与自发性眼震的方向相反。小脑病变过指的特点是患侧单手向患侧偏斜。
(二)诱发现象检查
1.旋转试验(rotatory test)
机理:使半规管的内淋巴液发生流动以刺激壶腹峭诱发前庭反应,这是半规管功能检查的基本原理。一般以诱发性眼震的特点作为判断的标准。内淋巴液流动与诱发性眼震之间的关系可根据以下定律来推知;
⑴Flouren定律,眼震运动的平面与受刺激的半规管平面相同.因此,头向前倾30°时旋转,为刺激外半规管,引起水平性眼震;头向前倾120°(或后仰60°)时,刺激上半规管及后半规管,引起旋转性眼震.
⑵ Ewald第一定律外半规管壶腹嵴受到刺激时,如内淋巴液从管部流向壶腹部,则产生较强刺激,离壶腹流向管部将产生较弱刺激。上半远规管及后半规管受刺激时情况相反。强弱刺激引起反应的比例为2:1或3:2。
⑶ Ewald第二定律眼震快相向着受刺激较强侧的半规管,而慢相则向着受刺激较弱侧的半规管。
通常以检查外半规管的旋转试验为例,虽然旋转运动同时影响两侧的内淋巴液,但两侧壶腹峭所受刺激并不相同。如头部顺时针旋转,当旋转停止时,半规管内淋巴液因惯性关系继续运动,右侧半规管内淋巴液的流动则向管部,即“离壶腹流动”,使壶腹峭终顶被冲击偏向椭圆囊侧。根据Ewald的“向壶腹流动的反应较强”定律,左侧刺激反应较强,于是发生快相向左的眼震,肢体向右倾倒,亦即眼震方向与旋转方向和肢偏方向相反。按Flouren定律则为水平性眼震(图2-35)。

图2-35 旋转试验原
方法:患者坐于旋转椅上,头固定于前倾30°,使外半规管呈水平位置,以每2秒一圈的速度作向右(顺时针)或向左(逆时针)方向旋转10圈后突然停止,嘱患者两眼向前凝视,观察眼震(图2-36)。在顺时针方向旋转后,发生向左的眼震,而逆时针旋转后则为向右的眼震,两次检查至少间隔5分钟。正常者眼震持续时间平均为30秒(15~45秒),两侧相差不超过5秒。

图2-36 旋转试验
由于上(后)半规管检查后可引起严重反应,故临床少用。
2.冷热试验(变温试验caloric test):是通过温度刺激半规管来诱发和观察前庭反应的检查方法。
机理:外耳道接受冷或热刺激后,温度的改变经鼓膜、鼓室及骨壁影响到外半规管,内淋巴液因热胀冷缩而改变比重,造成内淋巴液“热升冷降”的对流现象,终顶随之发生偏斜而刺激壶腹嵴发生眼震(图2-37)。

图2-37 冷热试验原理
方法:
(1)微量冰水法:方法简便易行。受检者仰卧,头倾向一侧,受试耳向上。向外耳道内注水0.2ml,20秒后将冰水倾出,头恢复正中位,并抬起30°,使外半规管位于垂直位,观察眼震,出现反应后,休息3~5分钟后以同样方法检查对侧。如无眼震则用0.4ml,仍无眼震用0.8ml,仍无眼震可用冰水2ml。正常人70%对0.2ml冰水即有反应,0.4ml则全部正常人都可引出向对侧的水平性眼震。如果需要0.8或2ml才能引出眼震,则示前庭功能减退。2ml以上无反应,则为前庭功能丧失。
(2)交替冷热试验(alternate bithermal caloric test,Hallpike caloric test):此法反应小,无痛苦,较准确,并能指出眼震的优势偏向。仰卧,头抬起30°,吊桶悬挂于患者头部上60cm处,内盛30°C冷水,桶下接皮管和特制橄榄头。橄榄头内径为4mm,其外壳有回水槽,将橄榄头放入外耳道,并将冷水灌注外耳道后40秒即停止(注水量约为250~500ml),同时嘱患者注视正前上方,观察眼震方向和反应时间。反应时间计算为自灌注开始起到眼震停止为止。休息5~10分钟再检查对侧。然后用44°C热水如上法测试两耳(图2-38)。

图2-38 交替冷热试验
试验结果(图2-39):
①正常反应:冷水和热水试验两侧外半规管,其每侧的眼震持续时间相等(即左侧值1+3=右侧值2+4)。方向相同的眼震(如右耳热水试验与左耳冷水试验均为向右的眼震),其持续时间相等(即右侧值1+4=左侧值2+3)。
正常眼震持续时间冷水试验约2分钟,热水约1分40秒。
②半规管轻瘫(canal paresis,CP):即一侧冷、热水两种试验的眼震持续时间之和低于另侧,表示半规功能低下甚或消失。其相差值须20%以上(大于40秒)始有诊断价值。
③优势偏向(directional preponderance,DP):为冷热水试验时眼震向某一方向时的时间增长,即为眼震优势偏向,表示椭圆囊病变(优势偏向多向对侧)或颞叶病变(优势偏向多向患侧)。其相差值须在20%以上(大于40秒)始有诊断价值。目前对优势偏向有不同看法,有些学者认为其无诊断价值。
④联合型:同时有优势偏向及半规管轻瘫,常见于膜迷路积水、第Ⅷ颅神经病变、前庭神经炎等疾病。可能为半规管与椭圆囊同时存在着病变。

图2-39 交替冷热试验记录(每小格代表10秒)
3.瘘管试验(fistula test)用于疑有迷路瘘管者,当骨迷路由于病变破坏时,向外耳道加压或减压,均可影响迷路而使内淋巴液流动。如瘘管位于外半规管后部,则加压时内淋巴液流向壶腹嵴,产生向同侧的眼震,减压时淋巴液的流向为离壶腹嵴,则产生向对侧的眼震。如瘘管位于外半规管壶腹的前方,如卵圆窗、蜗窗或鼓岬处,则情况相反。
凡出现眼球偏斜、眼震为强阳性,示有迷路瘘管存在;如无眼球偏斜及眼震,而仅有眩晕感者,为弱阳性,可疑有瘘管;如以上症状均无者,为阴性。但瘘管试验阴性者,并不能完全排除瘘管的存在。
4.位置性眼震试验(positional nystagmus test):将头部处于某一种或几种特定位置时出现、而在其他位置则不出现的眼震,称为位置性眼震;如同时伴有眩晕,称位置性眩晕。发生机理不明,一般认为系耳石病变所致,但也可出现半规管、前庭神经、小脑、脑干、大脑等病变。本法不宜用于严重高血压或高龄患者。检查方法不一,常用者为:
先在正坐位下观察受检者有无自发性眼震,然后依次在下列四种头位进行观察:卧位、右侧卧位、左侧卧位或仰卧头后垂30°位。在每次变换头位时动作要慢,每一种位置至少观察30秒。观察变动位置后出现眼震的时间(潜伏期)、眼震类型、方向、程度及持续时间,有无眩晕。如有眼震,则再重复该头位检查2次,如眼震不减弱,属不疲劳型,如眼震减弱或消失,为疲劳型。
周围性与中枢性位置性眼震的鉴别见表2-4
表2-4 周围性与中枢性位置眼震的鉴别
位置性眼震类型 周围性 中枢性
出现时头位常限一种头位,且多患耳向下多种头位
潜伏期5秒(2~10秒)无
持续时间30秒以下(一般10秒左右) 30秒以上
疲劳类型 疲劳型 不疲劳型
与头位关系 固定型较多常随头位改变或关系不定
眼震性质 多水平性略带旋转 多垂直性或斜性
位置性眩晕 与眼震强度相一致 偶有眩晕,程度轻
其它颅内症状及体征 无有可能
(三)眼震电图描记:利用皮肤电极和电子技术记录眼球运动的描记,称眼震电图描记(electronystagmography,ENG)。所得的图形称眼震电图。它是目前研究眼球运动的一种比较精确的方法,利用它可对前庭功能检查方法(如位置性眼震试验、旋转试验和冷热试验等)进行记录和分析,以鉴别受检者前庭功能正常或异常,确定病变的部位。它的原理是利用角膜(正电位)与视网膜(负电位)之间存在的电位差在眼球周围形成的电场。眼球运动时周围的电场随之发生变化,置于眼球周围的皮肤电极就能导出这种电场的变化,通过放大器传给记录装置,即可记录到眼震电图。分析眼震电图的主要参数是眼震的慢相角速度和持续时间。
(王锦玲)
相关热词搜索:
上一篇:鼻前庭炎
下一篇:咽、喉、气管、食管检查法
论坛新帖
频道总排行
医学推广
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(11)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)