心梗室间隔穿孔介入或手术
2012-01-21 09:47:24 来源:37度医学网 作者: 评论:0 点击:
作者:由韩莹莹根据汤楚中、赵强、许建屏教授评论及信栓力教授病例报告内容整理
病例简介
患者女,65岁,因“突发胸骨后疼痛,持续2小时不缓解”入当地医院,8天后转入我院。患者既往高血压病史30年,糖尿病病史1年。
 |
 |
 |
入院检查
查体 血压140/80 mmHg,心率77次/分,呼吸20次/分。
心电图 V1~V3导联见Q波伴ST段弓背向上抬高。
实验室检查 肌钙蛋白I(TnI)22 ng/ml。
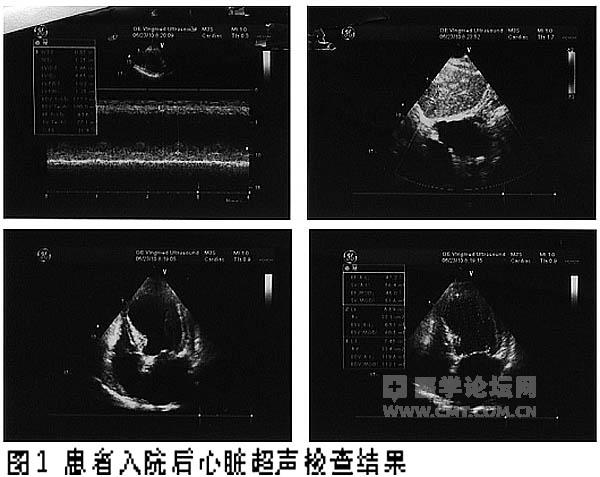
心脏超声检查 左心室前后径5.8 cm,右心大小正常;室间隔中下段及左心室前壁中下段稍薄,运动幅度减弱;收缩期增厚率尚可,心尖部圆隆;房间隔 卵圆孔处回声分离,室间隔连续性完整;各瓣膜形态、结构均未见明显异常,大动脉连接关系未见异常,心包未见异常回声(图1)。彩色多普勒检查显示,心房水 平收缩期探及左向右微-少量分流;三尖瓣收缩期少量反流,流速约288 cm/s,跨瓣压差约33 mmHg;二尖瓣收缩期少量反流;二、三尖瓣舒张早 期,主、肺动脉瓣收缩早期峰值流速分别为61 cm/s、57 cm/s、114 cm/s、89 cm/s;舒张期二尖瓣血流频谱A峰/E峰比值大于 1;射血分数(EF)45%。超声提示节段性室壁运动异常,左心轻度增大,二、三尖瓣少量反流,心功能降低,卵圆孔未闭,心房水平左向右分流。
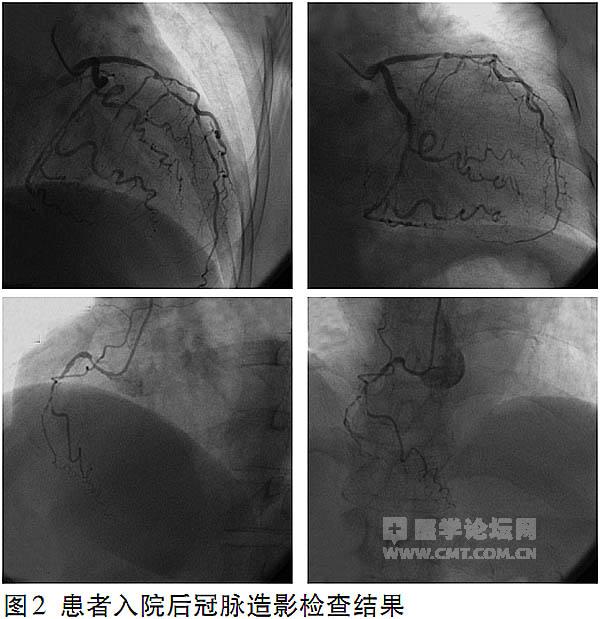
冠状动脉造影 血管情况较差,存在3支病变(图2),未行经皮冠状动脉介入术(PCI)。
入院诊断
急性心肌梗死(心梗)。
入院用药
立即给予阿司匹林300 mg口服,随后改为每天100 mg口服;氯吡格雷300 mg口服,随后改为每天75 mg口服;阿托伐他汀20 mg, 每天2次;美托洛尔12.5 mg,每天2次;卡托普利25 mg,每天2次;低分子量肝素5000 U皮下注射,每天1次;静脉应用硝酸甘油。
病情恶化
症状 患者入我院第3天突发呼吸困难、心悸、出冷汗、四肢厥冷,出现肺循环压力升高征象。
查体 血压110/54 mmHg,体温38.5℃,脉搏90次/分,血氧饱和度(吸氧状态下)100%。胸骨左侧闻及2级收缩期杂音。
实验室检查 入院第4天TnI 2.75 ng/ml,B型钠尿肽前体1841.14 pg/ml。
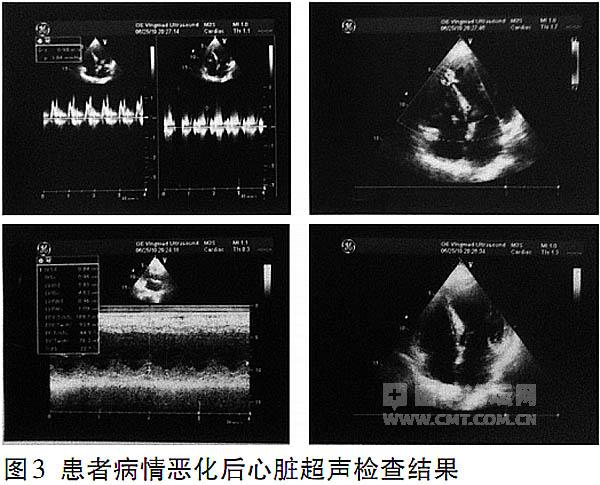
心脏超声检查 左心室增大,前后径5.8 cm,其余各房室大小正常;室间隔及左心室后壁厚度正常,左心室前壁运动幅度减低,收缩期增厚率减低;房间 隔中部卵圆孔处回声分离,室间隔心尖段回声缺失4 mm;各瓣膜形态、结构均未见明显异常,大动脉连接关系及发育未见异常,心包未见异常回声(图3)。彩 色多普勒检查显示,心室水平探及左向右分流;二、三尖瓣舒张早期,主、肺动脉瓣收缩早期峰值流速分别为98 cm/s、80 cm/s、116 cm /s、110 cm/s;舒张期二尖瓣血流频谱A峰/E峰比值大于1;EF44%。超声检查提示节段性室壁运动异常、左心扩大、室间隔心尖段回声缺失(考 虑室间隔穿孔可能)、卵圆孔未闭、心功能降低。
■决策思考
该患者已发生室间隔穿孔,此类疾病死亡率很高,此时应该做介入封堵还是外科修补?
因担心等待过程中患者病情恶化,错过治疗时机,是等待病情稳定后再干预还是立即干预?
此时有哪些干预措施是医生立即能做的?应该怎么做?
内外科联合讨论:进退两难,审慎选择干预时机
内科专家意见
介入、手术各具优势,互相补充,但均须紧急干预
贵州省人民医院杨天和教授在评论中指出,心梗合并室间隔缺损(VSD)患者预后很差,究竟应外科手术还是介入封堵是一个值得探讨的问题。一项长达12 年的单中心、小样本量研究结果显示,外科手术与介入封堵治疗心梗后VSD,除前者所治病例穿孔直径较大(平均12.4 mm对10 mm,P=0.04) 外,临床最关心的残余分流率(13.5%对8.3%,P=0.63)和死亡率(33%对42%,P=0.56)等差异均无统计学显著性。尽管我们往往推测 认为介入为微创,风险低于外科手术,但从上述结果看似乎并非如此。从治疗结果看,有研究报告介入封堵后患者30天和2年平均生存率分别为35%和31%, 似乎不及外科手术。从复习文献资料看,外科手术和介入封堵各具优势,为相互补充的关系。
因影响患者预后的最关键要素是血流动力学状态,因此对某些一般情况太差(如存在多器官衰竭),难以接受外科手术或术后生存希望不大,或存在明显血流动 力学紊乱的残余VSD患者,介入封堵不失为一种重要选择。对于较大(直径>15 mm)和处于急性期的心梗后VSD,目前治疗的金标准仍是疗效明确 的早期外科手术;对于洞穿型、直径<15 mm、处于亚急性期/慢性期(心梗后3.5周以上)的VSD,介入封堵疗效肯定。
美国指南提出,介入封堵间接适用于某些病例,如心梗后数周或存在残余分流的情况;但我国对介入治疗适应证放得更宽,2009年先天性心脏病专家共识将心梗后VSD列为介入治疗的明确适应证。
关于手术时机选择,杨教授提及,美国指南认为无论患者临床情况如何,急性心梗后室间隔破裂均应立即手术(除非根据患者意愿或存在的侵入手术禁忌证考虑 手术无效)。临床有时遇到心梗合并VSD的患者会认为可再等一等,观察瘢痕形成和心肌修复等情况后再做处理,但往往此期间患者病情会迅速恶化,甚至出现多 器官功能衰竭。所以,无论是外科手术还是介入治疗,时间上不能等。对于存在右心衰竭、年龄大于75岁和发生休克的极高危患者,可先行介入封堵稳定血流动力 学,度过危险期后再行外科手术修复。
本例患者年龄为65岁,VSD面积不大,现在血流动力学情况较好,没有手术高危因素,个人认为应该立即干预,而且病变为前间隔洞穿型、直径<15 mm,建议选择创伤较小的介入封堵治疗。
应请外科会诊决定手术时机,可先做IABP插管
阜外心血管病医院杨跃进教授在评论中指出,一般而言,此种情况一定要请心外科会诊,何时手术干预由外科医生决定。
患者病情紧急,介入医生可以做主动脉球囊反搏(IABP)插管,同时等待外科会诊结果,并与家属沟通手术成功率和失败率。在可能的情况下,可考虑介入 封堵,但一定注意封堵操作要十分精细,否则会扩大VSD,但介入也仅解决了血流动力学问题,仍没有解决改善患者心功能的问题。
如病情进行性加重,可先行介入封堵再等待手术时机
青海大学附属医院柳茵教授在评论中指出,对于此种情况,要看患者在室间隔穿孔的过程中病情是否进行性加重,经过内科药物治疗后,若穿孔造成患者明显心 力衰竭,可急诊行介入封堵,即使没有完全做好或封堵后出现残余分流,仍可暂时解决一些问题,待时机合适再行冠状动脉旁路移植术(CABG)或外科室间隔修 补术。总之,干预时机的把握非常重要。
 |
 |
 |
外科专家意见
外科手术与时机选择仍有困惑之处
海军总医院汤楚中教授在评论中提及,室间隔穿孔的传统治疗可能还是选择外科手术,尽管近年手术技术有所改进,但实际上,处理此类病变对于外科医生而言 仍是一个具有挑战性和非常令人困惑的问题。一方面,室间隔破裂(VSR)的手术死亡率很高,达20%左右;另一方面,无论技术如何改进,早期室间隔穿孔修 补仍存在很多技术难题,如残余分流的发生、术后当时情况较好但过后发生再穿孔、游离壁难以处理(尤其是前间隔缺损,患者前降支闭塞后游离壁梗死范围很大, 所以经左心室切开游离壁后常难以缝合或发生出血)等问题。这些挑战和困惑也使我们对介入封堵治疗有所期待。
就是否延期进行外科手术,当前也存在一定困惑。实际上,心肌梗死(心梗)2~3周后,室间隔缺损(VSD)周围的心肌组织纤维化瘢痕形成并不很明显, 一般要等到心梗后4~6周才形成较好,但患者发生VSR后自然死亡率极高,24小时内为25%,1周内为50%。积极保守治疗(主动脉球囊反搏、利尿、扩 血管等机械、药物治疗)等待手术的结局只是暂时稳定血流动力学,但在此期间患者病情是动态变化的,很难判断血流动力学的恶化时机;大部分患者在此期间全身 器官(肾脏、肺等)功能还在进行性恶化,很难早期判断全身器官衰竭时机;同时这些患者常需要长期卧床,会带来相应的感染等问题,即使后期决定手术,患者一 般状态也已经很差;加之此类患者中高龄者较多,延期手术的结局均不是很好,仅10%左右能等到心梗后4~6周再接受手术。
汤教授指出,目前外科观点认为,在以下情况下要考虑尽早外科手术干预:对于大型VSR(漂浮导管测定体肺分流大于2:1,现在一般使用超声检查估 计),无论心梗面积大小、血流动力学是否稳定、是否出现多器官衰竭;对于小型VSR(体肺分流小于1.5:1),出现明显血流动力学不稳定或多器官衰竭征 兆(少尿、低氧等)、特别是心梗面积不大时。
旷置手术可供选择,若考虑介入,把握时机很重要
上海交通大学医学院附属瑞金医院赵强教授在评论中指出,对于所有心梗引起机械问题的疾病,包括室间隔穿孔、乳头肌断裂、巨大室壁瘤等,同时合并心源性休克时,外科手术是唯一的解决手段。
如果患者病情稳定,可以适当等待手术时机。外科室间隔修补术需要等待至心梗后4~6周,如果期间患者病情不稳定,有早期少尿、低氧表现,要尽早手术。
外科手术策略并非将穿孔部位缝合,因为该部位组织已非常脆弱,缝合可能会撕裂、复发,所以有时需要等待一段时间。现在的策略是使用一个较大补片将室间隔旷置隔离。
外科手术修补的死亡率仍较高,所以近年临床有使用介入封堵进行干预,个人认为介入医生一定要考虑干预时机问题。因为放置封堵伞会对周围组织产生挤压作 用,需要周围组织非常牢靠,如果过早放置,周围尚未形成瘢痕,可能会扩大穿孔,导致复发;如果患者病情已进入慢性期,靶血管适合放置支架,穿孔不是很大, 可以放置封堵伞。
在患者病情稳定前提下,建议推迟手术
阜外心血管病医院许建屏教授在评论中指出,现在外科手术干预时机宜早还是宜晚是很令临床困惑的问题,国外指南提倡越早越好,但个人持反对意见,认为越晚越好,但前提是患者病情稳定。这样可以做到零死亡率。
在室间隔穿孔早期,周围组织难以缝合住,残余分流、VSR都是可能发生的并发症,且残余分流发生率相当高,现在外科会选择旷置手术方法。然而,如果周 围组织比较牢靠,手术中可在穿孔处根据VSD大小放置补片,但因为早期周围组织存在梗死、缺血或水肿,补片要补至右心室前壁,将梗死范围全部旷置,缝合至 正常组织上,需要很大的补片。如此大的补片相当于一个室壁瘤,且补片无法收缩,这种早期旷置方法对后期心功能会有影响,基于这一点,后期再行修补效果更 好。所以在患者病情稳定的情况下,要尽量拖延手术时间,能够等到心梗后4~6周更好。
目前认为最具急诊手术的指征包括:VSD面积>20 mm,如此大的分流量很难经药物或一般机械辅助等治疗逆转,一定会发生心源性休克或心力衰竭,不能等待;出现少尿,说明组织灌注开始减少,可能将发生心源性休克;心源性休克,此时手术为时已晚,死亡率很高。
许教授指出,对于此类患者,阜外医院的处理方案是尽可能将患者病情控制好,同时外科医生随时待命,一旦病情逆转,立即手术,可能还有一线希望。
对于介入封堵,因VSD的位置导管不易到达,且组织破损,一般的封堵伞难以堵住,也可能伤及二尖瓣或三尖瓣,所以也存在一定困难。然而,如果早期能够封堵,使患者血流动力学稳定并顺利生存,也可为后期手术治疗赢得时间。
后续治疗
术前会诊讨论
本例患者接受单纯药物治疗几乎无生存机会,心内科医生立即请外科会诊。
经术前讨论,外科专家认为冠状动脉造影结果提示,该患者存在3支血管病变(前降支闭塞、右冠状动脉闭塞、回旋支中段狭窄),超声心动图提示室间隔穿 孔。患者病情进展较快,有肺动脉压持续增高表现,拟行冠状动脉旁路移植术(CABG)联合室间隔穿孔修补术;但考虑到急性期手术风险较大,但又担心在等待 中丧失手术干预时机,与家属沟通手术风险后,进行了CABG联合室间隔修补旷置术。
治疗过程及结果
术者在左心室靠近心尖部纵行切开左心室,暴露室间隔,可见室间隔大部分坏死,室间隔中部可见直径约10 mm穿孔(说明患者病情有所进展),周围组织 坏死,连续缝合涤纶补片覆盖大部分坏死室间隔,同时覆盖室间隔穿孔部位,连续平行褥式加垫片闭合左心室切口,剪取部分心包组织覆盖于左心室切口表面并缝 合,手术顺利。
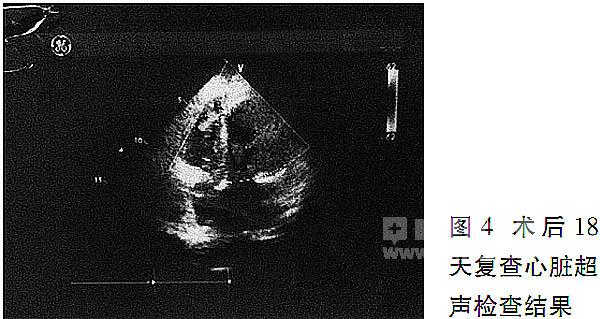
术后18天复查心脏超声(图4),结果显示,左心室较术前略有减小,前后径为5.2 cm,室间隔靠近心尖部探及补片强回声,极少量分流,射血分数(EF)有所提高,达52%。
患者术后又先后出现了心力衰竭、切口感染、褥疮、贫血、心动过缓(起搏器置入)等问题,160天后出院。
随访结果
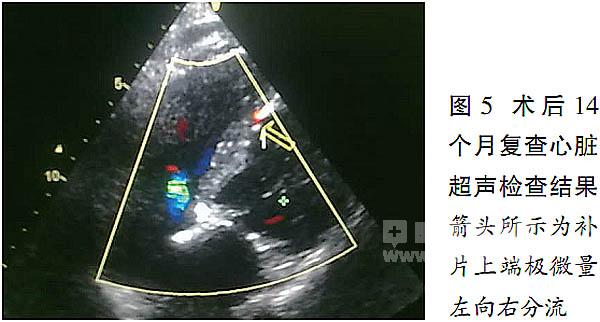
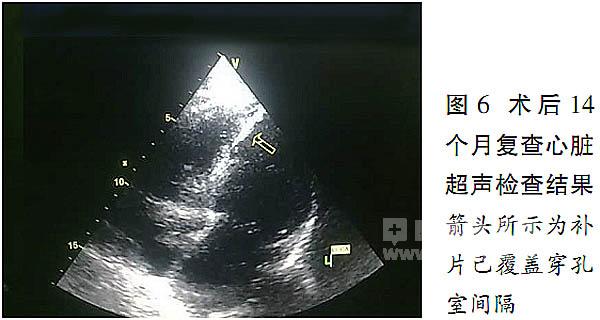
患者于术后14个月接受了随访检查。
患者临床情况稳定,心脏超声检查结果(图5、6)显示,室间隔补片上端见极微量左向右分流,EF为42%。
B型钠尿肽前体(BNP)水平仍略高(1729.61 pg/ml),后经药物治疗,降至596.97 pg/ml。指南推荐,应在患者出院前将其BNP水平控制在300 pg/ml以下,但对于该患者,降至指南推荐水平以下难度较大。
面对急性心肌梗死后室间隔穿孔死亡率高、外科修补手术风险大、并发症多等问题,内外科医生联合决策,并最终在本例患者的治疗上取得了成功。
上一篇:宫内节育器移位致肠易激综合征
下一篇:一个隐藏的答案(间歇性心悸、体重减轻待查)
论坛新帖
频道总排行
医学推广
频道本月排行
热门购物
评论排行
- 2011年临床执业医师考试实践技能真...(13)
- 腋臭手术视频(11)
- 2008年考研英语真题及参考答案(5)
- 节食挑食最伤女人的免疫系统(5)
- 核辐射的定义和单位(5)
- CKD患者Tm与IMT相关(5)
- 齐鲁医院普外科开展“喉返神经监护...(5)
- windows7激活工具WIN7 Activation v1.7(5)
- 正常微循环(5)
- 美大学性教育课来真的 男女上阵亲...(4)