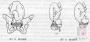�������䡪ִҵҽʦ����������������������ƣ�
2013-08-02 17:38:15 ��Դ��37��ҽѧ�� ���ߣ� ���ۣ�0 �����
������Ԫ ��������
������28�ܼ��Ժ��̥�����丽������ٲ�ֱ����ĸ��ȫ������Ĺ��̣���Ϊ���䡣������28��������37���ܼ���䣬��Ϊ�����������37��������42���ܼ���䣬��Ϊ���²���������42�ܼ������䣬��Ϊ���ڲ���
��һ�� ���������������
����������������Dz�����������̥�����������ؾ������������Ӧ��̥��˳����������Ȼ�����Ϊ�������䡣
һ������
��̥�����丽������ӹ��ڱƳ�����������Ϊ���������������ӹ����������������������������ἡ��������
(һ)�ӹ������� ���ٲ������Ҫ�������ٲ�����ӹ�������(��ƹ���)����ʹ�����ܶ���ֱ����ʧ���������š�̥��¶���½���̥��̥Ĥ������ٲ���������������������ص㡣
������2004-2-062��—11����������ʱ����Ҫ�IJ���Ϊ��2004����
A���ӹ������� ��
B.������������
C.������������
D����������������
E.�����������
�𰸣�A
1�������� �ٲ���ʼʱ����������Լ30�룬��Ъ��5��6���ӡ����Ų��̽�չ����������ʱ�����ӳ�����Ъ�������̡����ڿ�ȫ(10cm)֮��������ʱ��ɳ���60�룻��Ъ�ڿ�������1��2���ӡ�����ǿ������̽�չҲ�����ӣ��ӹ�ǻ��ѹ�����ٲ�����Լ������25��30mmHg(3��3��4��0kPa)���ڵ�һ����ĩ������40��60mmHg(5��3��8��0kPa)���ڵڶ������ڼ�ɸߴ�100��150mmHg(13��3��20��OkPa)������Ъ���ӹ�ǻ��ѹ����Ϊ6��12 mmHg(0��8��1��6 kPa)��
2���Գ��Ժͼ��� �����������������ӹ��Dz���������ʽѸ�����ӹ��������У����ҶԳƣ�Ȼ����ÿ��Լ2cm�ٶ����ӹ��¶���ɢ��Լ15�����Э���ر鼰�����ӹ�����Ϊ�ӹ������ĶԳ��ԡ�
�������ӹ��ײ���ǿ��־ã��������������ӹ��ײ���������ǿ�ȼ������ӹ��¶ε�2������Ϊ�ӹ������ļ��ԡ�
3���������� ÿ������ʱ���ӹ��岿����ά�������������֮����ά���������ɳڣ���������ȫ�ָ���ԭ���ij��ȣ�������������������άԽ��Խ�̣����������Ϊ�������á�
(��)���������������� ����������������(��ѹ)�ǵڶ�����ʱ���̥������Ҫ��������������������ǿ����������ʹ����ѹ���ߣ���ʹ̥���������ѹ�ڵڶ����̣��ر��ǵڶ�����ĩ����Ϲ���ʱ��������Ч����ѹ�ڵ������̻��ɴ�ʹ̥�������
(��)���ἡ������ ���ἡ��������Э��̥��¶���ڹ���ǻ��������ת�����á����ἡ������������̥�������
��ִҵ2000-4-7��3��������Э��̥��¶����ǻ������ת�ļ����Ǫ�
A���ӹ�ƽ������
B������dz�ἡ��
C��������ἡ��
D��������Լ����
E������ἡ��
�𰸣�E�� �𰸲μ������桶������ѧ�����ƽ̲ĵ�65ҳ��
��������
������̥�������ͨ������Ϊ�Dz����������������֡�
(һ)�Dz���
1���������ƽ�� ��ǰ��Ϊ�ܹ�������Ե������Ϊ�ij�Ե����Ϊ��ᵡ�
(1)���ǰ��Ҳ�����Ͼ����ܹ�������Ե�е������ǰԵ���м�ľ��룬ƽ��ֵԼΪ11 cm,��̥��¶�����˹�����ڵ���Ҫ���ߣ��䳤�������Ĺ�ϵ���С�
������1999-1-060��—1��̥���ܷ��ν�����Ĺؼ������ǣ�1999����
A.���Ǽ��侶 ��
B.���ǰ�� ��
C.���ǽ�ڼ侶��
D.��ںᾶ ��
E.�й���ǰ��
�𰸣�B
(2)��ںᾶ�������ij�Ե��������룬ƽ��ֵԼΪl3cm��
(3)���б���������Ĺؽ������ij�¡ͻ��ľ���Ϊ��б���������Ĺؽ������ij�¡ͻ��ľ���Ϊ��б����ƽ��ֵԼΪ12��75cm��
2���������ƽ�� ��ƽ��Ϊ����ǻ������֣������ٴ���Ҫ�ԡ�
3���й���ƽ�� ��������Сƽ�棬�й���ƽ�����������ߡ�
(1)�й���ǰ��ƽ��ֵԼΪ11��5cm��
(2)�й���ᾶ��Ҳ�����Ǽ��侶�������Ǽ���ľ��룬ƽ��ֵΪ10cm����̥��¶��ͨ���й������Ҫ���ߣ��䳤��������ϵ���С�
4���������ƽ�漴����ǻ���¿ڡ�
(1)����ǰ���ܹ�������Ե����β�ؽڼ�ľ��룬ƽ��ֵΪ11��5cm��
(2)���ںᾶ��Ҳ�����ǽ�ڼ侶�������ǽ����ľ��룬ƽ��ֵΪ9cm����̥��¶��ͨ��������ڵľ��ߣ��䳤�������Ĺ�ϵ���С�
(3)����ǰʸ״����ƽ��ֵΪ6cm��
(4)���ں�ʸ״������β�ؽ������ǽ�ڼ侶�е��ľ��룬ƽ��ֵΪ8��5cm�������ںᾶ�Զ̣������ں�ʸ״���ϳ�������֮��>15cmʱ��һ���С��̥ͷ��ͨ���������������������
5����������������
(1)��������ӹ��������ƽ���е�����ߣ����������ᡣ
(2)������б�ȣ�һ��Ϊ60°�����Ƕȹ���Ӱ��̥ͷ�νӡ�
������2002-2-054��—1�����긾Ů������б�ȵ�����ֵӦ�ǣ�2002����
A.50°
B.55° ��
C.60°��
D.65°
E.70°��
�𰸣�C
(��)������ �����������ӹ��¶Ρ����������������������֯���ɵĹܵ���
1���ӹ��¶ε��γ� �ӹ��¶��ɷ���ʱ��Լlcm���ӹ�Ͽ���γɡ��ٲ���Ĺ��ɹ�����һ��ʹ�ӹ��¶�������7��lOcm�������ӹ�����ά���������ã��ӹ��϶εļ���Խ��Խ���ӹ��¶εļ��ڱ�ǣ��Խ��Խ���������ӹ����¶εļ��ں�ͬ����������ӹ�������һ��״¡�𣬳�Ϊ������������
2.�����ı仯
(1)��������ʧ���ٲ�ǰ�Ĺ����ܳ�Լ2cm���ٴ������ڿ������������ţ��������γ�©���Σ���������ֱ����ʧ����Ϊ�ӹ��¶ε�һ���֡����������ǹ���������ʧ��������ں����ţ�����������ǹ�������ʧ�빬���������ͬʱ���С�
��ִҵ2006-4-041���ٲ���Ĺ����仯����ȷ���ǣ�2006��
A.��������ʧ����—-���γ�©��״������ֱ����ʧ
B����������������ʧ�빬������ͬ�����оӶ�
C������������������ʧ�����ں����žӶ�
D��ǰ��ˮ���γ�ʹ���ڲ�������
E����Ĥ��̥��¶��ֱ��ѹ�ȹ�����Ӱ�칬������
�𰸣�A��
�������𰸲μ������桶������ѧ�����ƽ̲ĵ�67ҳ��
(2)�������ţ��ٲ�ǰ���������Ĺ�����ڽ���һָ�⣬��������������һָ���ٲ�����������Ҫ���ӹ���������������ǣ���Ľ�������Ų��̽�չ�����ڿ�ȫ(10cm)ʱ���������µ�̥ͷ����ͨ����
3������ס������������ı仯 ��Ĥ��̥��¶���½�ֱ��ѹ�ȹ���ף�����ճĤ����չƽʹǻ���ӿ������ἡʹ5cm��Ļ�������2��4mm������֯���ٲ����������ܳ���һ��ѹ����������ʱ����������������Ҳ����������ˡ�
����̥��
�ڷ�������У�̥����С�Ǿ�������������Ҫ����֮һ��̥ͷ��̥�����֣�Ҳ��̥��ͨ���������ѵIJ��֡�
(һ)̥����С
1��̥ͷ�� ���ٲ������У�ͨ��������ص�ʹͷ���Σ���Сͷ�����������̥ͷ�������
2��̥ͷ������Ҫ�У���˫������̥ͷ�����ᾶ��Ϊ������¡ͻ��ľ��룬�ٴ���B�ͳ����ж�̥ͷ��С����������ʱƽ��ֵԼΪ9��3cm��������ֳ�ǰ��̥ͷ�Դ˾��νӣ���������ʱƽ��ֵΪ11��3cm��������ǰض���ֳ�Сб����̥ͷ�������Դ˾�ͨ����������������ʱƽ��ֵΪ9��5cm�������ֳƴ�б������������ʱƽ��ֵΪ13��3cm��
������2003-1-185��—7������ǰλ̥ͷ����������ʱ���νӵľ����ǣ�2003��
A.˫���� ��
B.˫ ��
C.����ǰض�� ��
D.���
E.����
�𰸣�D
������2004-4-042��—14������ǰλ̥ͷ����������ʱ���νӵľ����ǣ�2004��
A��˫����
B��˫
C������ǰض��
D�����
E����
�𰸣�D
��ִҵ2003-1-172��10������ǰλ̥ͷ����������ʱ���νӵľ����Ǫ�(2003)
A��˫������
B��˫ȧ����
C������ǰض����
D�������
E�����վ���
�𰸣�D��(2003) �𰸲μ������桶������ѧ�����ƽ̲ĵ�70ҳ��
��ִҵ2006-4-042������ǰλ̥ͷ����������ʱ�νӵľ����ǣ�2006��
A��˫����
B.˫
C������ǰض��
D.���
E.��
�𰸣�D�� �������𰸲μ������桶������ѧ�����ƽ̲ĵ�70ҳ��
(��)̥λͷλ ��̥ͷ��ͨ������������ʸ״�켰ǰ��ض������ȷ��̥λ����ˣ�ʸ״����ȷ��̥λ����Ҫ��־��ض�Ŷ��ж�̥λҲ����Ҫ����λʱ��̥���������ʹ̥ͷ������ѡ���λʱ���������µĻ�̥����ͨ��������
(��)̥������ ̥��������Σ����Ի�ˮ��������ȣ�ͨ���������������ѡ�
�ڶ��� ����¶�ķ������
���������ָ̥����¶�����Ź����ƽ��IJ�ͬ��̬�������ؽ���һϵ����Ӧ��ת����������С����ͨ��������ȫ���̡��ٴ�������ǰλ��������������ǰλ�ķ������Ϊ�������˵����
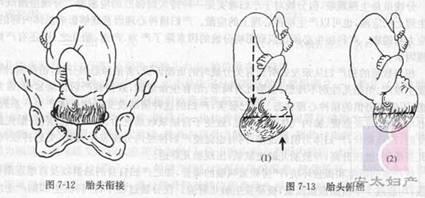
һ���ν�
̥ͷ˫��������������ƽ�棬̥ͷ����͵�ӽ���ﵽ���Ǽ�ˮƽ����Ϊ�νӡ����������ڷ��俪ʼ��̥ͷ�νӣ����ֳ���������Ԥ����ǰ1��2����̥ͷ�νӡ��������������ѿ�ʼ��̥ͷ��δ�νӣ�Ӧ��������ͷ�費�ơ�
�����½�
̥ͷ�ع�����ǰ���Ķ�������Ϊ�½�����ʹ̥ͷ�½���4�������У��ٹ���ʱͨ����ˮ������ѹ������̥��ѹ����̥ͷ���ڹ���ʱ�ӹ���ֱ��ѹ��̥�Σ���̥����ֱ�쳤���ܸ���������̥ͷ���½������У��ܹ����������������������ת�����졢��λ������ת�ȶ�����
��������
̥ͷ������������ǻ��̥ͷ���������ἡ��������̥ͷ���Ϊ����ǰض����Ϊ������
�ġ�����ת
̥ͷΪ��Ӧ�����������ת��ʹʸ״�����й��輰����ǰ����һ�£�̥ͷ�ڵ�һ����ĩ�������ת������
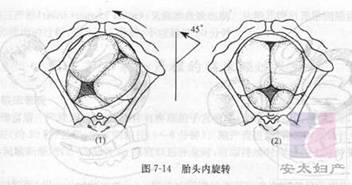
�塢����
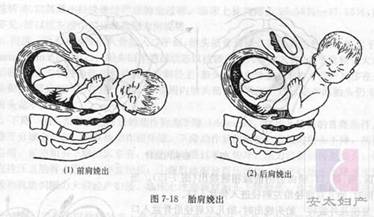
̥ͷ�½����������ʱ��������ѹ������ʹ̥ͷ�½��������ἡ�������ֽ�̥ͷ��ǰ�ƽ���̥ͷ�����²���ܹ�������Եʱ���Գܹǹ�Ϊ֧�㣬ʹ̥ͷ�����죬��̥ͷ����ʱ��̥��˫�羶����б�����������ڡ�
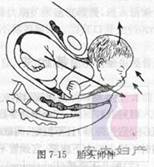
������λ������ת
̥ͷ�����Ϊʹ̥ͷ��̥��ָ�������ϵ��̥ͷ����������ת45°����Ϊ��λ��̥������ǻ�ڼ����½���ǰ(��)����ǰ��������ת45°ʱ��̥��˫�羶ת�������ǰ����һ�µķ���̥ͷ�������������������ת45°���Ա���̥ͷ��̥��Ĵ�ֱ��ϵ����Ϊ����ת��
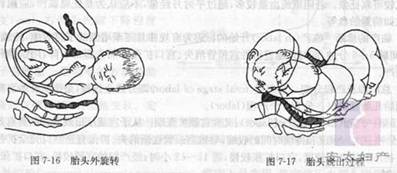
�ߡ�̥�����
̥ͷ�������ת��̥ͷ��˫����������̥�弰̥����֫��֮˳�������
��ִҵ2000-4-8��4����������¶�ķ�����ƣ���ȷ���Ǫ�
A��̥ͷ����������ʱ������ǰض���νӪ�
B��̥ͷ���������ʱ��ʼ������
C����̥ͷ���й��迪ʼ����ת��
D��������ѹ��ʹ̥ͷ���쪥
E�����������̥ͷ�ʳ������½���
�𰸣�B �𰸲μ������桶������ѧ�����ƽ̲ĵ�70ҳ��
������ ������ٴ�����������
һ�������ٲ�
���䷢��֮ǰ���и���������һЩԤʾ���ý��ٲ���֢״����Ϊ�����ٲ���
(һ)���ٲ� ���ٲ����ص��ǹ�������ʱ����Ҳ��㶨����Ъʱ�䳤�Ҳ����ɣ�����ǿ�Ȳ����ӣ�����ҹ����ֶ����峿��ʧ������ֻ��������ʹ�Ҿ������¸����������ܲ��������������Ų����ԣ�����������������“���ٲ�”��
(��)̥���½��� ���и�����̥���½��У��е��ϸ�����ǰ���ʣ���ʳ�����ࡣ��������죬ϵ��̥��¶���½����������ں�ʹ�ӹ����½���Ե�ʡ�
(��)���� �ڷ��䷢��ǰ24��48Сʱ�ڣ����ڿڸ�����̥Ĥ��ô����ӹ��ڷ��룬ëϸѪ�����Ѿ������ų�����ѪҺ���빬�����ڵ�ճҺ����ų�����Ϊ���죬�Ƿ��伴����ʼ��һ���ȽϿɿ�������
�����ٲ������
�ٲ���ʼ�ı�־Ϊ�й���������ǿ���ӹ�����������30������ϣ���Ъ5��6���ӡ�ͬʱ��������Թ�������ʧ���������ź�̥��¶���½���
��ִҵ2000-4-9��5���ٲ���ʼ�ı�־��������Ǫ�
A�����ɹ�����
B���ӹ�����չƽ��
C���������Ū�
D�����쪥
E��̥��¶���½���
�𰸣�D�� �𰸲μ������桶������ѧ�����ƽ̲ĵ�72ҳ��
�������̷���
����ȫ�����Ǵӿ�ʼ���ֹ��ɹ�����̥��̥�����Ϊֹ������ܲ��̡�
(һ)��һ���� ��һ�����ֳƹ��������ڡ��ӿ�ʼ���ּ�Ъ5��6���ӵĹ��ɹ����������ڿ�ȫ����������ll��12Сʱ����������6��8Сʱ��
(��)�ڶ����� �ڶ������ֳ�̥������ڡ��ӹ��ڿ�ȫ��̥���������������1��2Сʱ��������ͨ�������Ӽ�����ɣ���Ҳ�г���lСʱ�ߡ�
(��)�������� ���������ֳ�̥������ڡ���̥�������̥���������5��15���ӣ�������30���ӡ�
�ġ���һ���̵��ٴ�����������
(һ)�ٴ�����
1�����ɹ��� ���̿�ʼʱ����������ʱ��Լ30�룬��Ъ��5��6���ӡ����Ų��̽�չ������ʱ�佥����50��60�룬��Ъ��2��3���ӡ������ڽ���ȫʱ����������ʱ�䳤��1���ӻ�1�������ϣ���Ъ�ڽ�1���ӻ��Գ���
2���������� ��������Ƶ�Ҳ�����ǿʱ������������ֱ����ʧ�����������š�����������DZ�����ٶȽ����������Ծ�ں������ٶȼӿ졣�����ڿ�ȫʱ���ӹ��¶μ������γɿ�����Ͳǻ��
3��̥ͷ�½��̶� ��ʱ�и��ż�飬����ȷ̥ͷ����͵��λ�ã�����Э���ж�̥λ��
4��̥Ĥ���� ̥Ĥ���Ѽ����Ĥ����̥��¶��ǰ�����ˮ������ԼlOOml����Ϊǰ��ˮ���γɵ�ǰ��ˮ�ҳ�Ϊ̥���������������Ź��ڡ�����������ǿ���ӹ���Ĥǻ��ѹ�����ߣ��ɴ�40��60mmHg(5��3��8��OkPa)������Ĥǻѹ�����ӵ�һ���̶�ʱ��Ȼ��Ĥ����Ĥ����ڹ��ڽ���ȫʱ��
(��)�۲���̽�չ������ Ŀǰ����ò���ͼ��ʹ���̽�չһĿ��Ȼ��

1���ӹ����� ��ķ�������������Ա��һ�����Ʒ��ڲ��������ϣ���ʱ�����۲칬������ʱ�䡢ǿ�ȡ��������Լ���Ъ��ʱ�䣬�����Լ�¼��
��̥�������ǵĹ������ߣ����Կ�������ǿ�ȡ�Ƶ�ʺ�ÿ�ι�������ʱ�䣬�ǽ�ȫ�淴ӳ�����Ŀ�ָ�ꡣ����������ڼ�������͡����ٴ�����á�
2��̥��
(1)����������DZ�����ڹ�����Ъʱÿ��l��2Сʱ��̥��һ�Ρ������Ծ�ں���ƵʱӦÿl5��30������̥��һ�Σ�ÿ������l���ӡ�
(2)��̥�ļ����ǵ�̥�����ߣ����������۲�̥���ʵı��켰���빬����̥���Ĺ�ϵ��
��һ���̺���ڣ�����ʱ̥��һʱ��ȱ����̥���ʼ�������ÿ���Ӳ�Ӧ����100�Σ�������̥����Ѹ�ٻָ�ԭ��ˮƽ��
3���������ż�̥ͷ�½� ����ͼ�й����������߽���һ���̷�ΪDZ���ںͻ�Ծ�ڡ�DZ������ָ���ٲ����ֹ��ɹ�����ʼ����������3cm�����ڼ������ٶȽ�����ƽ��ÿ2��3Сʱ����lcm��Լ��8Сʱ�����ʱ��Ϊl6Сʱ������16Сʱ��ΪDZ�����ӳ�����Ծ����ָ��������3��10cm�����ڼ������ٶ����Լӿ죬Լ��4Сʱ�����ʱ��Ϊ8Сʱ������8Сʱ��Ϊ��Ծ���ӳ����������Ѳ����ش��ڡ���Ծ���ֻ���3�ڣ�����Ǽ����ڣ���ָ�ӹ�������3��4cm��Լ��1��5Сʱ���������������ڣ���ָ�ӹ�������4��9cm��Լ��2Сʱ������Ǽ����ڣ���ָ�ӹ�������9��10cm��Լ��30���ӣ�Ȼ�����ڶ����̡�
(10��11��ñ�ѡ��) ��2004����
ADZ�����ӳ���
B.��Ծ���ӳ���
C.��Ծ��ͣ�ͪ�
D�ڶ�����ͣ�ͪ�
E.�ڶ������ӳ���
������2004-2-128��—10��28�������������40�ܣ��ڳ�4ʱ�ٲ���13ʱ���ڿ���4 cm��21ʱ30�ֹ��ڿ���7 cm����ʱӦ���Ϊ ��
�𰸣�B
������2004-2-129��—11��29�������������39�ܣ��ڳ�4ʱ�ٲ���10ʱ��Ȼ��Ĥ��20ʱ20�ֲ鹬�ڿ���2 cm����ʱӦ���Ϊ ��
�𰸣�A
(16��17��ñ�ѡ��)
A��DZ�����ӳ�
B����Ծ���ӳ�
C����Ծ��ͣ��
D���ڶ�����ͣ��
E���ڶ������ӳ�
������2006-2-128��—16��28�������������40�ܣ��ڳ�4ʱ�ٲ���2lʱ���ڿ���2cm��Ӧ���Ϊ��2006��
�𰸣�A
������2006-2-129��—17��29�������������39�ܣ��ڳ�4ʱ�ٲ���lOʱ���ڿ���3cm��20ʱ�鹬�ڿ���7cm��Ӧ���Ϊ
�𰸣�B
(8��9��ñ�ѡ��)��(2004)
A��DZ�����ӳ���
B����Ծ���ӳ���
C����Ծ��ͣ�ͪ�
D���ڶ�����ͣ�ͪ�
E���ڶ������ӳ���
��ִҵ2004-4-116��8��28�������������40�ܣ��ڳ�4ʱ�ٲ���13ʱ���ڿ���4cm��21ʱ30�ֹ��ڿ���7 cm����ʱӦ���Ϊ��
�𰸣�B(2004)
��ִҵ2004-4-117��9��29�������������39�ܣ��ڳ�4ʱ�ٲ���10ʱ��Ȼ��Ĥ��20ʱ20�ֲ鹬�ڿ���2 cm����ʱӦ���Ϊ��
�𰸣� A(2004)��
��ִҵ2004-4-041��24����������һ���̻�Ծ���ӳ���ָ��Ծ�ڳ�����(2004)
A��4Сʱ ��
B��6Сʱ ��
C��8Сʱ��
D��10Сʱ ��
E��12Сʱ��
�𰸣�C��(2004) �ο��𰸼���������ѧ����6�棬195ҳ
��ִҵ2006-4-047������������һ����DZ�����ӳ���ָDZ���ڳ���
A��8Сʱ
B��10Сʱ
C��12Сʱ
D��14Сʱ
E��16Сʱ
�𰸣�E �ο��𰸼���������ѧ����6�棬195ҳ��
̥ͷ�½���������̥ͷ����͵������Ǽ�ƽ��Ĺ�ϵ���������Ǽ�ƽ�����ж�̥ͷ�ߵ͵ı�־��̥ͷ����͵�ƽ���Ǽ�ʱ����“0”��������Ǽ�ƽ����1cmʱ����“һ1”��������Ǽ�ƽ����1cmʱ����“+1”������������ơ�
4����Ĥ ̥Ĥ���ڹ��ڽ���ȫʱ��Ȼ���ѣ�ǰ��ˮ����������¶Ϊ̥ͷ����ˮ�ʻ���ɫ����̥�࣬Ӧ������������飬ע����������Ѵ����������������������ˮ���̥ͷ��δ����ʱ���Դ����Է�����Ѵ�������Ĥ����l2Сʱ��δ�����ߣ�������迹��ҩ��Ԥ����Ⱦ��
5��Ѫѹ �ڵ�һ�����ڼ䣬����ʱѪѹ������5��10mmHg(0��67��1��38kPa)����Ъ�ڻָ�ԭ״��Ӧÿ��4��6Сʱ����һ�Ρ�
6����ʳ ��������������ν�ʳ���Ա�֤�������������档
7�������Ϣ �ٲ����ڲ������ʵ���������������ڽ���ȫ����������������4cmʱ��Ӧ�Դ����������λ��
8���������ű� �ٲ���Ӧ��������ÿ2��4Сʱ����һ�Σ�����������������<4cm��������<2cmʱ��Ӧ���·���ˮ�೦�����ٲ��̽�չ����̥Ĥ���ơ�������Ѫ��̥ͷδ�νӡ�̥λ�쳣�����ʹ���ʷ��������ǿ����һСʱ�ڼ��������Լ����������ಡ�ȣ������˹೦��
��ִҵ2002-4-061��8���ٲ�����ˮ�೦�����ڪ�(2002)
A��̥Ĥ���ƪ�
B��̥ͷδ�νӪ�
C��̥λ�쳣��
D�����������ڿ���3 cm��
E���������ಡ��
�𰸣�D��(2002) �𰸲μ������桶������ѧ�����ƽ̲ĵ�75ҳ��
9�����ż�� �ٲ���Ӧ��ʱ�ڹ���ʱ�и��ż��(��Ƹز�)���ٲ����ڸ�4Сʱ��һ�Σ�����������Ƶ�ߵļ��Ӧ���̡��ز�����˽����Ӳ�̶ȡ����������ų̶�(��ֱ����cm���ָ���㣬һ��ָ�൱��2cm)���Ƿ�����Ĥ������ǻ��С��ȷ��̥λ�Լ�̥ͷ�½��̶ȡ�
10��������� Ӧ��������������С����������ֱ������̥ͷ�����ܴ���ʸ״�켰ض��ȷ��̥λ���������ų̶ȣ��Ծ�������䷽ʽ�������ڸز�̥��¶���������������ż�̥ͷ�½��̶Ȳ��������������¶���Ѵ������ͷ�費�ƾ��Բ�4��6Сʱ���̽�չ�����ߡ�
11������ ������Ӧ�����ë�����÷���ˮ���¿�ˮ��ϴ�������������Ѳ�ʷ�ľ�������Ӧ�ٴ��й����������
��ִҵ2003-1-439��11��24������������ɹ���10Сʱ�������۲�2Сʱ��������6 cm������7 cm��̥ͷ+1��̥��140�Σ��֡�����ǡ���Ĵ���Ӧ�Ǫ�(2003)
A�����ܹ۲���̽�չ��
B����ע�����(���䶡)��
C��������ע�����ت�
D���������˹���Ĥ��
E���������ʹ�������
�𰸣�D��(2003)
��ִҵ2005-4-090��13��24�������������38�ܣ����ɹ���7Сʱ��Ѫѹ110��70 mmHg�����費С��Ԥ��̥������Ϊ��2 800 g������ǰλ��̥�������ز鹬�ڿ���4cm��S=0��������ȷ����Ӧ�Ǫ�
A�����������̽�չ��
B���˹���Ĥ��
C��������ע25������þ16 ml��
D��������ע�����ت�
E��������ע������10 mg��
�𰸣�A��
������2002-2-121��—6��25�������������39�ܣ����ɹ���7Сʱ��Ѫѹ110��70 mmHg�����������δ���쳣��Ԥ��̥������Ϊ2 650 g������ǰλ��̥��140�Σ��֣��ز鹬�ڿ���3 cm��S=0��������ȷ�Ĵ���Ӧ�ǣ�2002����
A.������棬�۲���̽�չ��
B.������ע������ ��
C.������ע������(����)
D.������ע10��������Һ�ڼ�ά����C
E.�˹���Ĥ
���𰸣�A
��ִҵ2006-4-091����26�������������39�ܣ����ɹ���8Сʱ��Ѫѹl10��70mmHg�����費С��Ԥ��̥������Ϊ2700g������ǰλ��̥�����������ز鹬�ڿ���3cm��S=0����ȷ����Ӧ��
A�����������̽�չ
B��������ע������10mg
C��������ע25������þ16ml
D��������ע������
E�����˹���Ĥ
�𰸣� A
��ִҵ2006-4-132��25�������������40�ܣ����ɹ���4Сʱ������ǰλ������̥������3000g��̥��140�Σ��֡�������飺���ڿ���3cm��δ��Ĥ��S+l�����������δ���쳣����ʱǡ������Ӧ��
A������़���ע��
B���˹���Ĥ
C���ȴ���Ȼ����
D��������ע������
E�����ʹ�����
�𰸣� C �ο��𰸼���������ѧ����6�棬194ҳ��
��ִҵ2006-4-133�������˺������������̴�16Сʱ��̥Ĥ���ƣ����ڿ���7cm����ʱǡ������Ӧ��
A����ע������
B������ע��������
C��������ע������
D������ע������¼�
E���������ʹ�����
�𰸣�C
�塢�ڶ����̵��ٴ�����������
(һ)�ٴ����� ���ڿ�ȫ������δ��Ĥ����Ӱ��̥ͷ�½���Ӧ���˹���Ĥ����Ĥ������ͣ������ǰ��ǿ��ÿ�γ���1���ӻ����ϣ���Ъ�ڽ�1��2���ӡ��ڹ���ʱ̥ͷ¶���������ڣ�¶�����ֲ��������ڹ�����Ъ�ڣ�̥ͷ�����������ڣ���Ϊ̥ͷ��¶��ֱ��̥ͷ˫����Խ��������ڣ�������Ъʱ̥ͷҲ�������أ���Ϊ̥ͷ�Źڣ�ֱ�����̥ͷ�����ų���̥ͷ��λ������ת��ǰ��ͺ����������̥��ܿ����������ˮ��֮ӿ����

������2005-2-061��—3���ٲ������ڶ����̵���Ҫ��־�ǣ�2005����
A��������¡��
B��̥ͷ��¶��
C��̥ͷ�Źڪ�
D��������Լ���ɳڪ�
E�����ڿ���10 cm��
�𰸣�E
(��)�۲���̽�չ������
1�����м��̥�� Ӧ����̥�ģ�ͨ��Ӧÿ5��10������һ�Σ���Ҫʱ��̥����ǹ۲�̥���ʼ�����߱��졣
2��ָ���������� ���ڿ�ȫ��ָ��������ȷ���ø�ѹ��
3���Ӳ��� ���������ڿ�ȫ����������������4cm�ҹ�����������ʱ�����ýӲ���������
4���Ӳ�
(1)����˺�ѵ�������ˮ�ס���������ȱ���������ܹǹ����͡�̥������̥��������ٵȣ���������ɻ���˺�ѣ��Ӳ����ڽӲ�ǰӦ������ȷ�жϡ�
(2)�Ӳ�Ҫ�죺Э��̥ͷ��������̥ͷ����С�����ڹ�����Ъʱ������ͨ�������ڣ���Ԥ������˺�ѵĹؼ�����������ȷ���̥�磬̥�����ʱҲҪע�Ᵽ���û�����
(3)�Ӳ����裺�Ӳ���վ�ڲ����Ҳࡣ��̥ͷ��¶ʹ��chun�����Ͻ���ʱ��Ӧ��ʼ����������ÿ������ʱӦ�����ڷ���ѹ��ͬʱ����Ӧ������ѹ̥ͷ������Э��̥ͷ������ʹ̥ͷ�����½�����̥ͷ�����ڳܹǹ���¶��ʱ������Ӧ���������Э��̥ͷ���졣̥ͷ����ӳ��ڱ��ڵ�ճҺ����ˮ��Ȼ��Э��̥ͷ��λ������ת��ʹ̥��˫�羶��������ǰ����һ�¡�˫�������˫��Э��̥�弰��֫����Բ�λ���������¼̥�����ʱ�䡣̥�������1—2�����ڶ���������Ʋ��Ѫ������̥ͷ���������ƾ�ʱ�����ɽ��������Э��̥�������

������1999-1-063����—4����������ʼ����������ʱ���ǣ�1999����
A.���ڿ�ȫ�������ڼ�̥ͷʱ��
B.̥ͷ��¶ʹ��chun�����Ͻ���ʱ��
C.̥ͷ�Ź�ʱ��
D.̥ͷ��ʼ����ʱ��
E.̥�����ǰ��
�𰸣�B
��ִҵ2002-4-059��2������������¶ʱ����ʼ����������ʱ���Ǫ�(2002)
A�����ڿ�ȫʱ��
B��̥ͷ�ɼ���ʱ��
C��̥ͷ�Ź�ʱ��
D��̥ͷ��λʱ��
E��̥ͷ��¶ʹ��chun�����Ͻ���ʱ��
�𰸣�E��(2002) �𰸲μ������桶������ѧ�����ƽ̲ĵ�76ҳ��
��ִҵ2003-1-259�����ڿ�ȫ��ʼ����������ʱ��Ӧ��(2003)��
A����������ڿ���̥��ʱ��
B��̥ͷ��ʼ��¶ʱ��
C��̥ͷ��¶10����ʱ��
D��̥ͷ��¶��chun�����Ͻ���ʱ��
E��̥ͷ��ʼ�Ź�ʱ
�𰸣�B��
(4)�����п�ָ��������������̥�������Ʒ���ʱ����˺�Ѳ��ɱ����ߣ���ĸ���в������������������ߣ�Ӧ�л����п�����
(5)�����п���������������б�п��������������п�����
(8��10������)��
28�������������39�ܣ����ɹ���2Сʱ������ǰλ��̥�����á����������������B����̥ͷ˫����93 cm����ˮƽ��38 cm����2003����
������2003-1-318��—8����ʱ��ǡ���Ĵ���Ӧ�Ǫ�
A.���ʹ����� ��
B.������ע������ ��
C.������ע�����ϼ���
D.����ע��ά����K��1 ��
E.���ܹ۲���̽�չ��
�𰸣�E
��������2003-1-319��—9������������������̥ͷ����+3�����ڿ���4 cm����ʱ��ǡ���Ĵ���Ӧ�Ǫ�
A.�˹���Ĥ ��
B.������ע������ ��
C.�ò����ڹ���ʱ�Ӹ�ѹ��
D.���·���ˮ�೦ ��
E.���ʹ�������
�𰸣�A
������2003-1-320��—10�������ڿ�ȫ�������������ز鷢����ǻ���飬S=+4���������̥ͷǰض�ڹ�����ǰ������ʱ�Ĵ�������Ӧ�Ǫ�
A�����ʹ����� ��
B.�������У�ת��̥ͷ����ǯ���䪥
C.������ע�����ؼ��ٲ��̽�չ�����������䪥
D������ͬʱ����ע������(����)��
E.��ע������Һ�ڼ�ά����C��ͬʱ��ע�����(���䶡) ��
�𰸣�B
(635��637������)��
28�������������39�ܣ����ɹ���2Сʱ������ǰλ��̥�����ã����������������B����̥ͷ˫����9��3cm����ˮƽ��3��8cm����
��ִҵ2003-1-635��635����ʱ��ǡ���Ĵ���Ӧ��(2003)��
A�����ʹ�������
B��������ע�����ت�
C��������ע�����ϼ���
D������ע��ά����K��1��
E�����ܹ۲���̽�չ��
�𰸣�E��
��ִҵ2003-1-636��636�� ����������������̥ͷ����+3�����ڿ���4cm����ʱ��ǡ���Ĵ���Ӧ��(2003)
A���˹���Ĥ��
B��������ע�����ت�
C���ò����ڹ���ʱ�Ӹ�ѹ��
D�����·���ˮ�೦��
E�����ʹ�������
�𰸣�A��
��ִҵ2003-1-637��637�� �����ڿ�ȫ�������������ز鷢����ǻ���飬S=+4���������̥ͷǰض�ڹ�����ǰ������ʱ�Ĵ�������Ӧ��(2003) ��
A�� ���ʹ�������
B���������У�ת��̥ͷ����ǯ���䪥
C��������ע���������ٲ��̽�չ�����������䪥
D������ͬʱ����ע������(����)��
E����ע������Һ�ڼ�ά����C��ͬʱ��ע�����(���䶡) ��
�𰸣�B��
�����������̵��ٴ�����������
(һ)�ٴ����� �����ӹ�ǻ�ݻ�ͻȻ������С��̥�̲�����Ӧ��С�����ӹ��ڷ�����λ�����롣̥�̰��������У����ӹ����Ӳ�����Σ�̥�̰�������ӹ��¶Σ��¶α����ţ��ӹ���������α������ϣ��ӹ������ߴ����ϣ��ڰ����̥�̽����ӹ��¶Σ���������¶��һ����������ӳ���������������Ѫ���������Ƴ߲��ڲ����ܹ������Ϸ���ѹ�ӹ��¶�ʱ���ӹ�����������¶��������ٻ�����
̥�̰��뼰�ų���ʽ�����֣���̥�������ʽ��̥��̥�������ų�����ĸ�������ʽ��̥��ĸ�������ų���
(��)����
1������������
(1)����������������������̵�ܻ�������������������ʲ�����ǻ��ճҺ����ˮ�����ⷢ�������Է��ס�������������ޣ���ʾ��������ͨ����
��ִҵ2001-4-023�� 6�����������������Ӧ��(2001)
A�����ꪥ
B����ϴ�������沿��
C��������������
D���̼��������㲿��
E��ץ�����̥�̼�̥Ĥ��
�𰸣�C��(2001) �𰸲μ������桶������ѧ�����ƽ̲ĵ�77ҳ��
(2)���ռ����ּ������壺�Գ�����һ����ʱ�����ʡ��������������������估Ƥ����ɫ5������Ϊ���ݣ�ÿ��Ϊ0��2�֡�����Ϊl0�֣���������������7������ֻ�����һ�㴦����4��7��ȱ�������أ����������������˹���������������ҩ�ȴ�ʩ���ָܻ���4������ȱ�����أ���������ȣ��к�����ֱ���������ڲ�ܲ�������Ӧ�ڳ�����5����ʱ�ٴ�����(��llһ6—1)��
��11һ6—1���������ռ�(Apgar)���ַ�
������28�ܼ��Ժ��̥�����丽������ٲ�ֱ����ĸ��ȫ������Ĺ��̣���Ϊ���䡣������28��������37���ܼ���䣬��Ϊ�����������37��������42���ܼ���䣬��Ϊ���²���������42�ܼ������䣬��Ϊ���ڲ���
��һ�� ���������������
����������������Dz�����������̥�����������ؾ������������Ӧ��̥��˳����������Ȼ�����Ϊ�������䡣
һ������
��̥�����丽������ӹ��ڱƳ�����������Ϊ���������������ӹ����������������������������ἡ��������
(һ)�ӹ������� ���ٲ������Ҫ�������ٲ�����ӹ�������(��ƹ���)����ʹ�����ܶ���ֱ����ʧ���������š�̥��¶���½���̥��̥Ĥ������ٲ���������������������ص㡣
������2004-2-062��—11����������ʱ����Ҫ�IJ���Ϊ��2004����
A���ӹ������� ��
B.������������
C.������������
D����������������
E.�����������
�𰸣�A
1�������� �ٲ���ʼʱ����������Լ30�룬��Ъ��5��6���ӡ����Ų��̽�չ����������ʱ�����ӳ�����Ъ�������̡����ڿ�ȫ(10cm)֮��������ʱ��ɳ���60�룻��Ъ�ڿ�������1��2���ӡ�����ǿ������̽�չҲ�����ӣ��ӹ�ǻ��ѹ�����ٲ�����Լ������25��30mmHg(3��3��4��0kPa)���ڵ�һ����ĩ������40��60mmHg(5��3��8��0kPa)���ڵڶ������ڼ�ɸߴ�100��150mmHg(13��3��20��OkPa)������Ъ���ӹ�ǻ��ѹ����Ϊ6��12 mmHg(0��8��1��6 kPa)��
2���Գ��Ժͼ��� �����������������ӹ��Dz���������ʽѸ�����ӹ��������У����ҶԳƣ�Ȼ����ÿ��Լ2cm�ٶ����ӹ��¶���ɢ��Լ15�����Э���ر鼰�����ӹ�����Ϊ�ӹ������ĶԳ��ԡ�
�������ӹ��ײ���ǿ��־ã��������������ӹ��ײ���������ǿ�ȼ������ӹ��¶ε�2������Ϊ�ӹ������ļ��ԡ�
3���������� ÿ������ʱ���ӹ��岿����ά�������������֮����ά���������ɳڣ���������ȫ�ָ���ԭ���ij��ȣ�������������������άԽ��Խ�̣����������Ϊ�������á�
(��)���������������� ����������������(��ѹ)�ǵڶ�����ʱ���̥������Ҫ��������������������ǿ����������ʹ����ѹ���ߣ���ʹ̥���������ѹ�ڵڶ����̣��ر��ǵڶ�����ĩ����Ϲ���ʱ��������Ч����ѹ�ڵ������̻��ɴ�ʹ̥�������
(��)���ἡ������ ���ἡ��������Э��̥��¶���ڹ���ǻ��������ת�����á����ἡ������������̥�������
��ִҵ2000-4-7��3��������Э��̥��¶����ǻ������ת�ļ����Ǫ�
A���ӹ�ƽ������
B������dz�ἡ��
C��������ἡ��
D��������Լ����
E������ἡ��
�𰸣�E�� �𰸲μ������桶������ѧ�����ƽ̲ĵ�65ҳ��
��������
������̥�������ͨ������Ϊ�Dz����������������֡�
(һ)�Dz���
1���������ƽ�� ��ǰ��Ϊ�ܹ�������Ե������Ϊ�ij�Ե����Ϊ��ᵡ�
(1)���ǰ��Ҳ�����Ͼ����ܹ�������Ե�е������ǰԵ���м�ľ��룬ƽ��ֵԼΪ11 cm,��̥��¶�����˹�����ڵ���Ҫ���ߣ��䳤�������Ĺ�ϵ���С�
������1999-1-060��—1��̥���ܷ��ν�����Ĺؼ������ǣ�1999����
A.���Ǽ��侶 ��
B.���ǰ�� ��
C.���ǽ�ڼ侶��
D.��ںᾶ ��
E.�й���ǰ��
�𰸣�B
(2)��ںᾶ�������ij�Ե��������룬ƽ��ֵԼΪl3cm��
(3)���б���������Ĺؽ������ij�¡ͻ��ľ���Ϊ��б���������Ĺؽ������ij�¡ͻ��ľ���Ϊ��б����ƽ��ֵԼΪ12��75cm��
2���������ƽ�� ��ƽ��Ϊ����ǻ������֣������ٴ���Ҫ�ԡ�
3���й���ƽ�� ��������Сƽ�棬�й���ƽ�����������ߡ�
(1)�й���ǰ��ƽ��ֵԼΪ11��5cm��
(2)�й���ᾶ��Ҳ�����Ǽ��侶�������Ǽ���ľ��룬ƽ��ֵΪ10cm����̥��¶��ͨ���й������Ҫ���ߣ��䳤��������ϵ���С�
4���������ƽ�漴����ǻ���¿ڡ�
(1)����ǰ���ܹ�������Ե����β�ؽڼ�ľ��룬ƽ��ֵΪ11��5cm��
(2)���ںᾶ��Ҳ�����ǽ�ڼ侶�������ǽ����ľ��룬ƽ��ֵΪ9cm����̥��¶��ͨ��������ڵľ��ߣ��䳤�������Ĺ�ϵ���С�
(3)����ǰʸ״����ƽ��ֵΪ6cm��
(4)���ں�ʸ״������β�ؽ������ǽ�ڼ侶�е��ľ��룬ƽ��ֵΪ8��5cm�������ںᾶ�Զ̣������ں�ʸ״���ϳ�������֮��>15cmʱ��һ���С��̥ͷ��ͨ���������������������
5����������������
(1)��������ӹ��������ƽ���е�����ߣ����������ᡣ
(2)������б�ȣ�һ��Ϊ60°�����Ƕȹ���Ӱ��̥ͷ�νӡ�
������2002-2-054��—1�����긾Ů������б�ȵ�����ֵӦ�ǣ�2002����
A.50°
B.55° ��
C.60°��
D.65°
E.70°��
�𰸣�C
(��)������ �����������ӹ��¶Ρ����������������������֯���ɵĹܵ���
1���ӹ��¶ε��γ� �ӹ��¶��ɷ���ʱ��Լlcm���ӹ�Ͽ���γɡ��ٲ���Ĺ��ɹ�����һ��ʹ�ӹ��¶�������7��lOcm�������ӹ�����ά���������ã��ӹ��϶εļ���Խ��Խ���ӹ��¶εļ��ڱ�ǣ��Խ��Խ���������ӹ����¶εļ��ں�ͬ����������ӹ�������һ��״¡�𣬳�Ϊ������������
2.�����ı仯
(1)��������ʧ���ٲ�ǰ�Ĺ����ܳ�Լ2cm���ٴ������ڿ������������ţ��������γ�©���Σ���������ֱ����ʧ����Ϊ�ӹ��¶ε�һ���֡����������ǹ���������ʧ��������ں����ţ�����������ǹ�������ʧ�빬���������ͬʱ���С�
��ִҵ2006-4-041���ٲ���Ĺ����仯����ȷ���ǣ�2006��
A.��������ʧ����—-���γ�©��״������ֱ����ʧ
B����������������ʧ�빬������ͬ�����оӶ�
C������������������ʧ�����ں����žӶ�
D��ǰ��ˮ���γ�ʹ���ڲ�������
E����Ĥ��̥��¶��ֱ��ѹ�ȹ�����Ӱ�칬������
�𰸣�A��
�������𰸲μ������桶������ѧ�����ƽ̲ĵ�67ҳ��
(2)�������ţ��ٲ�ǰ���������Ĺ�����ڽ���һָ�⣬��������������һָ���ٲ�����������Ҫ���ӹ���������������ǣ���Ľ�������Ų��̽�չ�����ڿ�ȫ(10cm)ʱ���������µ�̥ͷ����ͨ����
3������ס������������ı仯 ��Ĥ��̥��¶���½�ֱ��ѹ�ȹ���ף�����ճĤ����չƽʹǻ���ӿ������ἡʹ5cm��Ļ�������2��4mm������֯���ٲ����������ܳ���һ��ѹ����������ʱ����������������Ҳ����������ˡ�
����̥��
�ڷ�������У�̥����С�Ǿ�������������Ҫ����֮һ��̥ͷ��̥�����֣�Ҳ��̥��ͨ���������ѵIJ��֡�
(һ)̥����С
1��̥ͷ�� ���ٲ������У�ͨ��������ص�ʹͷ���Σ���Сͷ�����������̥ͷ�������
2��̥ͷ������Ҫ�У���˫������̥ͷ�����ᾶ��Ϊ������¡ͻ��ľ��룬�ٴ���B�ͳ����ж�̥ͷ��С����������ʱƽ��ֵԼΪ9��3cm��������ֳ�ǰ��̥ͷ�Դ˾��νӣ���������ʱƽ��ֵΪ11��3cm��������ǰض���ֳ�Сб����̥ͷ�������Դ˾�ͨ����������������ʱƽ��ֵΪ9��5cm�������ֳƴ�б������������ʱƽ��ֵΪ13��3cm��
������2003-1-185��—7������ǰλ̥ͷ����������ʱ���νӵľ����ǣ�2003��
A.˫���� ��
B.˫ ��
C.����ǰض�� ��
D.���
E.����
�𰸣�D
������2004-4-042��—14������ǰλ̥ͷ����������ʱ���νӵľ����ǣ�2004��
A��˫����
B��˫
C������ǰض��
D�����
E����
�𰸣�D
��ִҵ2003-1-172��10������ǰλ̥ͷ����������ʱ���νӵľ����Ǫ�(2003)
A��˫������
B��˫ȧ����
C������ǰض����
D�������
E�����վ���
�𰸣�D��(2003) �𰸲μ������桶������ѧ�����ƽ̲ĵ�70ҳ��
��ִҵ2006-4-042������ǰλ̥ͷ����������ʱ�νӵľ����ǣ�2006��
A��˫����
B.˫
C������ǰض��
D.���
E.��
�𰸣�D�� �������𰸲μ������桶������ѧ�����ƽ̲ĵ�70ҳ��
(��)̥λͷλ ��̥ͷ��ͨ������������ʸ״�켰ǰ��ض������ȷ��̥λ����ˣ�ʸ״����ȷ��̥λ����Ҫ��־��ض�Ŷ��ж�̥λҲ����Ҫ����λʱ��̥���������ʹ̥ͷ������ѡ���λʱ���������µĻ�̥����ͨ��������
(��)̥������ ̥��������Σ����Ի�ˮ��������ȣ�ͨ���������������ѡ�
�ڶ��� ����¶�ķ������
���������ָ̥����¶�����Ź����ƽ��IJ�ͬ��̬�������ؽ���һϵ����Ӧ��ת����������С����ͨ��������ȫ���̡��ٴ�������ǰλ��������������ǰλ�ķ������Ϊ�������˵����
һ���ν�
̥ͷ˫��������������ƽ�棬̥ͷ����͵�ӽ���ﵽ���Ǽ�ˮƽ����Ϊ�νӡ����������ڷ��俪ʼ��̥ͷ�νӣ����ֳ���������Ԥ����ǰ1��2����̥ͷ�νӡ��������������ѿ�ʼ��̥ͷ��δ�νӣ�Ӧ��������ͷ�費�ơ�
�����½�
̥ͷ�ع�����ǰ���Ķ�������Ϊ�½�����ʹ̥ͷ�½���4�������У��ٹ���ʱͨ����ˮ������ѹ������̥��ѹ����̥ͷ���ڹ���ʱ�ӹ���ֱ��ѹ��̥�Σ���̥����ֱ�쳤���ܸ���������̥ͷ���½������У��ܹ����������������������ת�����졢��λ������ת�ȶ�����
��������
̥ͷ������������ǻ��̥ͷ���������ἡ��������̥ͷ���Ϊ����ǰض����Ϊ������

�ġ�����ת
̥ͷΪ��Ӧ�����������ת��ʹʸ״�����й��輰����ǰ����һ�£�̥ͷ�ڵ�һ����ĩ�������ת������

�塢����
̥ͷ�½����������ʱ��������ѹ������ʹ̥ͷ�½��������ἡ�������ֽ�̥ͷ��ǰ�ƽ���̥ͷ�����²���ܹ�������Եʱ���Գܹǹ�Ϊ֧�㣬ʹ̥ͷ�����죬��̥ͷ����ʱ��̥��˫�羶����б�����������ڡ�

������λ������ת
̥ͷ�����Ϊʹ̥ͷ��̥��ָ�������ϵ��̥ͷ����������ת45°����Ϊ��λ��̥������ǻ�ڼ����½���ǰ(��)����ǰ��������ת45°ʱ��̥��˫�羶ת�������ǰ����һ�µķ���̥ͷ�������������������ת45°���Ա���̥ͷ��̥��Ĵ�ֱ��ϵ����Ϊ����ת��

�ߡ�̥�����
̥ͷ�������ת��̥ͷ��˫����������̥�弰̥����֫��֮˳�������

��ִҵ2000-4-8��4����������¶�ķ�����ƣ���ȷ���Ǫ�
A��̥ͷ����������ʱ������ǰض���νӪ�
B��̥ͷ���������ʱ��ʼ������
C����̥ͷ���й��迪ʼ����ת��
D��������ѹ��ʹ̥ͷ���쪥
E�����������̥ͷ�ʳ������½���
�𰸣�B �𰸲μ������桶������ѧ�����ƽ̲ĵ�70ҳ��
������ ������ٴ�����������
һ�������ٲ�
���䷢��֮ǰ���и���������һЩԤʾ���ý��ٲ���֢״����Ϊ�����ٲ���
(һ)���ٲ� ���ٲ����ص��ǹ�������ʱ����Ҳ��㶨����Ъʱ�䳤�Ҳ����ɣ�����ǿ�Ȳ����ӣ�����ҹ����ֶ����峿��ʧ������ֻ��������ʹ�Ҿ������¸����������ܲ��������������Ų����ԣ�����������������“���ٲ�”��
(��)̥���½��� ���и�����̥���½��У��е��ϸ�����ǰ���ʣ���ʳ�����ࡣ��������죬ϵ��̥��¶���½����������ں�ʹ�ӹ����½���Ե�ʡ�
(��)���� �ڷ��䷢��ǰ24��48Сʱ�ڣ����ڿڸ�����̥Ĥ��ô����ӹ��ڷ��룬ëϸѪ�����Ѿ������ų�����ѪҺ���빬�����ڵ�ճҺ����ų�����Ϊ���죬�Ƿ��伴����ʼ��һ���ȽϿɿ�������
�����ٲ������
�ٲ���ʼ�ı�־Ϊ�й���������ǿ���ӹ�����������30������ϣ���Ъ5��6���ӡ�ͬʱ��������Թ�������ʧ���������ź�̥��¶���½���
��ִҵ2000-4-9��5���ٲ���ʼ�ı�־��������Ǫ�
A�����ɹ�����
B���ӹ�����չƽ��
C���������Ū�
D�����쪥
E��̥��¶���½���
�𰸣�D�� �𰸲μ������桶������ѧ�����ƽ̲ĵ�72ҳ��
�������̷���
����ȫ�����Ǵӿ�ʼ���ֹ��ɹ�����̥��̥�����Ϊֹ������ܲ��̡�
(һ)��һ���� ��һ�����ֳƹ��������ڡ��ӿ�ʼ���ּ�Ъ5��6���ӵĹ��ɹ����������ڿ�ȫ����������ll��12Сʱ����������6��8Сʱ��
(��)�ڶ����� �ڶ������ֳ�̥������ڡ��ӹ��ڿ�ȫ��̥���������������1��2Сʱ��������ͨ�������Ӽ�����ɣ���Ҳ�г���lСʱ�ߡ�
(��)�������� ���������ֳ�̥������ڡ���̥�������̥���������5��15���ӣ�������30���ӡ�
�ġ���һ���̵��ٴ�����������
(һ)�ٴ�����
1�����ɹ��� ���̿�ʼʱ����������ʱ��Լ30�룬��Ъ��5��6���ӡ����Ų��̽�չ������ʱ�佥����50��60�룬��Ъ��2��3���ӡ������ڽ���ȫʱ����������ʱ�䳤��1���ӻ�1�������ϣ���Ъ�ڽ�1���ӻ��Գ���
2���������� ��������Ƶ�Ҳ�����ǿʱ������������ֱ����ʧ�����������š�����������DZ�����ٶȽ����������Ծ�ں������ٶȼӿ졣�����ڿ�ȫʱ���ӹ��¶μ������γɿ�����Ͳǻ��
3��̥ͷ�½��̶� ��ʱ�и��ż�飬����ȷ̥ͷ����͵��λ�ã�����Э���ж�̥λ��
4��̥Ĥ���� ̥Ĥ���Ѽ����Ĥ����̥��¶��ǰ�����ˮ������ԼlOOml����Ϊǰ��ˮ���γɵ�ǰ��ˮ�ҳ�Ϊ̥���������������Ź��ڡ�����������ǿ���ӹ���Ĥǻ��ѹ�����ߣ��ɴ�40��60mmHg(5��3��8��OkPa)������Ĥǻѹ�����ӵ�һ���̶�ʱ��Ȼ��Ĥ����Ĥ����ڹ��ڽ���ȫʱ��
(��)�۲���̽�չ������ Ŀǰ����ò���ͼ��ʹ���̽�չһĿ��Ȼ��

1���ӹ����� ��ķ�������������Ա��һ�����Ʒ��ڲ��������ϣ���ʱ�����۲칬������ʱ�䡢ǿ�ȡ��������Լ���Ъ��ʱ�䣬�����Լ�¼��
��̥�������ǵĹ������ߣ����Կ�������ǿ�ȡ�Ƶ�ʺ�ÿ�ι�������ʱ�䣬�ǽ�ȫ�淴ӳ�����Ŀ�ָ�ꡣ����������ڼ�������͡����ٴ�����á�
2��̥��
(1)����������DZ�����ڹ�����Ъʱÿ��l��2Сʱ��̥��һ�Ρ������Ծ�ں���ƵʱӦÿl5��30������̥��һ�Σ�ÿ������l���ӡ�
(2)��̥�ļ����ǵ�̥�����ߣ����������۲�̥���ʵı��켰���빬����̥���Ĺ�ϵ��
��һ���̺���ڣ�����ʱ̥��һʱ��ȱ����̥���ʼ�������ÿ���Ӳ�Ӧ����100�Σ�������̥����Ѹ�ٻָ�ԭ��ˮƽ��
3���������ż�̥ͷ�½� ����ͼ�й����������߽���һ���̷�ΪDZ���ںͻ�Ծ�ڡ�DZ������ָ���ٲ����ֹ��ɹ�����ʼ����������3cm�����ڼ������ٶȽ�����ƽ��ÿ2��3Сʱ����lcm��Լ��8Сʱ�����ʱ��Ϊl6Сʱ������16Сʱ��ΪDZ�����ӳ�����Ծ����ָ��������3��10cm�����ڼ������ٶ����Լӿ죬Լ��4Сʱ�����ʱ��Ϊ8Сʱ������8Сʱ��Ϊ��Ծ���ӳ����������Ѳ����ش��ڡ���Ծ���ֻ���3�ڣ�����Ǽ����ڣ���ָ�ӹ�������3��4cm��Լ��1��5Сʱ���������������ڣ���ָ�ӹ�������4��9cm��Լ��2Сʱ������Ǽ����ڣ���ָ�ӹ�������9��10cm��Լ��30���ӣ�Ȼ�����ڶ����̡�
(10��11��ñ�ѡ��) ��2004����
ADZ�����ӳ���
B.��Ծ���ӳ���
C.��Ծ��ͣ�ͪ�
D�ڶ�����ͣ�ͪ�
E.�ڶ������ӳ���
������2004-2-128��—10��28�������������40�ܣ��ڳ�4ʱ�ٲ���13ʱ���ڿ���4 cm��21ʱ30�ֹ��ڿ���7 cm����ʱӦ���Ϊ ��
�𰸣�B
������2004-2-129��—11��29�������������39�ܣ��ڳ�4ʱ�ٲ���10ʱ��Ȼ��Ĥ��20ʱ20�ֲ鹬�ڿ���2 cm����ʱӦ���Ϊ ��
�𰸣�A
(16��17��ñ�ѡ��)
A��DZ�����ӳ�
B����Ծ���ӳ�
C����Ծ��ͣ��
D���ڶ�����ͣ��
E���ڶ������ӳ�
������2006-2-128��—16��28�������������40�ܣ��ڳ�4ʱ�ٲ���2lʱ���ڿ���2cm��Ӧ���Ϊ��2006��
�𰸣�A
������2006-2-129��—17��29�������������39�ܣ��ڳ�4ʱ�ٲ���lOʱ���ڿ���3cm��20ʱ�鹬�ڿ���7cm��Ӧ���Ϊ
�𰸣�B
(8��9��ñ�ѡ��)��(2004)
A��DZ�����ӳ���
B����Ծ���ӳ���
C����Ծ��ͣ�ͪ�
D���ڶ�����ͣ�ͪ�
E���ڶ������ӳ���
��ִҵ2004-4-116��8��28�������������40�ܣ��ڳ�4ʱ�ٲ���13ʱ���ڿ���4cm��21ʱ30�ֹ��ڿ���7 cm����ʱӦ���Ϊ��
�𰸣�B(2004)
��ִҵ2004-4-117��9��29�������������39�ܣ��ڳ�4ʱ�ٲ���10ʱ��Ȼ��Ĥ��20ʱ20�ֲ鹬�ڿ���2 cm����ʱӦ���Ϊ��
�𰸣� A(2004)��
��ִҵ2004-4-041��24����������һ���̻�Ծ���ӳ���ָ��Ծ�ڳ�����(2004)
A��4Сʱ ��
B��6Сʱ ��
C��8Сʱ��
D��10Сʱ ��
E��12Сʱ��
�𰸣�C��(2004) �ο��𰸼���������ѧ����6�棬195ҳ
��ִҵ2006-4-047������������һ����DZ�����ӳ���ָDZ���ڳ���
A��8Сʱ
B��10Сʱ
C��12Сʱ
D��14Сʱ
E��16Сʱ
�𰸣�E �ο��𰸼���������ѧ����6�棬195ҳ��
̥ͷ�½���������̥ͷ����͵������Ǽ�ƽ��Ĺ�ϵ���������Ǽ�ƽ�����ж�̥ͷ�ߵ͵ı�־��̥ͷ����͵�ƽ���Ǽ�ʱ����“0”��������Ǽ�ƽ����1cmʱ����“һ1”��������Ǽ�ƽ����1cmʱ����“+1”������������ơ�
4����Ĥ ̥Ĥ���ڹ��ڽ���ȫʱ��Ȼ���ѣ�ǰ��ˮ����������¶Ϊ̥ͷ����ˮ�ʻ���ɫ����̥�࣬Ӧ������������飬ע����������Ѵ����������������������ˮ���̥ͷ��δ����ʱ���Դ����Է�����Ѵ�������Ĥ����l2Сʱ��δ�����ߣ�������迹��ҩ��Ԥ����Ⱦ��
5��Ѫѹ �ڵ�һ�����ڼ䣬����ʱѪѹ������5��10mmHg(0��67��1��38kPa)����Ъ�ڻָ�ԭ״��Ӧÿ��4��6Сʱ����һ�Ρ�
6����ʳ ��������������ν�ʳ���Ա�֤�������������档
7�������Ϣ �ٲ����ڲ������ʵ���������������ڽ���ȫ����������������4cmʱ��Ӧ�Դ����������λ��
8���������ű� �ٲ���Ӧ��������ÿ2��4Сʱ����һ�Σ�����������������<4cm��������<2cmʱ��Ӧ���·���ˮ�೦�����ٲ��̽�չ����̥Ĥ���ơ�������Ѫ��̥ͷδ�νӡ�̥λ�쳣�����ʹ���ʷ��������ǿ����һСʱ�ڼ��������Լ����������ಡ�ȣ������˹೦��
��ִҵ2002-4-061��8���ٲ�����ˮ�೦�����ڪ�(2002)
A��̥Ĥ���ƪ�
B��̥ͷδ�νӪ�
C��̥λ�쳣��
D�����������ڿ���3 cm��
E���������ಡ��
�𰸣�D��(2002) �𰸲μ������桶������ѧ�����ƽ̲ĵ�75ҳ��
9�����ż�� �ٲ���Ӧ��ʱ�ڹ���ʱ�и��ż��(��Ƹز�)���ٲ����ڸ�4Сʱ��һ�Σ�����������Ƶ�ߵļ��Ӧ���̡��ز�����˽����Ӳ�̶ȡ����������ų̶�(��ֱ����cm���ָ���㣬һ��ָ�൱��2cm)���Ƿ�����Ĥ������ǻ��С��ȷ��̥λ�Լ�̥ͷ�½��̶ȡ�
10��������� Ӧ��������������С����������ֱ������̥ͷ�����ܴ���ʸ״�켰ض��ȷ��̥λ���������ų̶ȣ��Ծ�������䷽ʽ�������ڸز�̥��¶���������������ż�̥ͷ�½��̶Ȳ��������������¶���Ѵ������ͷ�費�ƾ��Բ�4��6Сʱ���̽�չ�����ߡ�
11������ ������Ӧ�����ë�����÷���ˮ���¿�ˮ��ϴ�������������Ѳ�ʷ�ľ�������Ӧ�ٴ��й����������
��ִҵ2003-1-439��11��24������������ɹ���10Сʱ�������۲�2Сʱ��������6 cm������7 cm��̥ͷ+1��̥��140�Σ��֡�����ǡ���Ĵ���Ӧ�Ǫ�(2003)
A�����ܹ۲���̽�չ��
B����ע�����(���䶡)��
C��������ע�����ت�
D���������˹���Ĥ��
E���������ʹ�������
�𰸣�D��(2003)
��ִҵ2005-4-090��13��24�������������38�ܣ����ɹ���7Сʱ��Ѫѹ110��70 mmHg�����費С��Ԥ��̥������Ϊ��2 800 g������ǰλ��̥�������ز鹬�ڿ���4cm��S=0��������ȷ����Ӧ�Ǫ�
A�����������̽�չ��
B���˹���Ĥ��
C��������ע25������þ16 ml��
D��������ע�����ت�
E��������ע������10 mg��
�𰸣�A��
������2002-2-121��—6��25�������������39�ܣ����ɹ���7Сʱ��Ѫѹ110��70 mmHg�����������δ���쳣��Ԥ��̥������Ϊ2 650 g������ǰλ��̥��140�Σ��֣��ز鹬�ڿ���3 cm��S=0��������ȷ�Ĵ���Ӧ�ǣ�2002����
A.������棬�۲���̽�չ��
B.������ע������ ��
C.������ע������(����)
D.������ע10��������Һ�ڼ�ά����C
E.�˹���Ĥ
���𰸣�A
��ִҵ2006-4-091����26�������������39�ܣ����ɹ���8Сʱ��Ѫѹl10��70mmHg�����費С��Ԥ��̥������Ϊ2700g������ǰλ��̥�����������ز鹬�ڿ���3cm��S=0����ȷ����Ӧ��
A�����������̽�չ
B��������ע������10mg
C��������ע25������þ16ml
D��������ע������
E�����˹���Ĥ
�𰸣� A
��ִҵ2006-4-132��25�������������40�ܣ����ɹ���4Сʱ������ǰλ������̥������3000g��̥��140�Σ��֡�������飺���ڿ���3cm��δ��Ĥ��S+l�����������δ���쳣����ʱǡ������Ӧ��
A������़���ע��
B���˹���Ĥ
C���ȴ���Ȼ����
D��������ע������
E�����ʹ�����
�𰸣� C �ο��𰸼���������ѧ����6�棬194ҳ��
��ִҵ2006-4-133�������˺������������̴�16Сʱ��̥Ĥ���ƣ����ڿ���7cm����ʱǡ������Ӧ��
A����ע������
B������ע��������
C��������ע������
D������ע������¼�
E���������ʹ�����
�𰸣�C
�塢�ڶ����̵��ٴ�����������
(һ)�ٴ����� ���ڿ�ȫ������δ��Ĥ����Ӱ��̥ͷ�½���Ӧ���˹���Ĥ����Ĥ������ͣ������ǰ��ǿ��ÿ�γ���1���ӻ����ϣ���Ъ�ڽ�1��2���ӡ��ڹ���ʱ̥ͷ¶���������ڣ�¶�����ֲ��������ڹ�����Ъ�ڣ�̥ͷ�����������ڣ���Ϊ̥ͷ��¶��ֱ��̥ͷ˫����Խ��������ڣ�������Ъʱ̥ͷҲ�������أ���Ϊ̥ͷ�Źڣ�ֱ�����̥ͷ�����ų���̥ͷ��λ������ת��ǰ��ͺ����������̥��ܿ����������ˮ��֮ӿ����

������2005-2-061��—3���ٲ������ڶ����̵���Ҫ��־�ǣ�2005����
A��������¡��
B��̥ͷ��¶��
C��̥ͷ�Źڪ�
D��������Լ���ɳڪ�
E�����ڿ���10 cm��
�𰸣�E
(��)�۲���̽�չ������
1�����м��̥�� Ӧ����̥�ģ�ͨ��Ӧÿ5��10������һ�Σ���Ҫʱ��̥����ǹ۲�̥���ʼ�����߱��졣
2��ָ���������� ���ڿ�ȫ��ָ��������ȷ���ø�ѹ��
3���Ӳ��� ���������ڿ�ȫ����������������4cm�ҹ�����������ʱ�����ýӲ���������
4���Ӳ�
(1)����˺�ѵ�������ˮ�ס���������ȱ���������ܹǹ����͡�̥������̥��������ٵȣ���������ɻ���˺�ѣ��Ӳ����ڽӲ�ǰӦ������ȷ�жϡ�
(2)�Ӳ�Ҫ�죺Э��̥ͷ��������̥ͷ����С�����ڹ�����Ъʱ������ͨ�������ڣ���Ԥ������˺�ѵĹؼ�����������ȷ���̥�磬̥�����ʱҲҪע�Ᵽ���û�����
(3)�Ӳ����裺�Ӳ���վ�ڲ����Ҳࡣ��̥ͷ��¶ʹ��chun�����Ͻ���ʱ��Ӧ��ʼ����������ÿ������ʱӦ�����ڷ���ѹ��ͬʱ����Ӧ������ѹ̥ͷ������Э��̥ͷ������ʹ̥ͷ�����½�����̥ͷ�����ڳܹǹ���¶��ʱ������Ӧ���������Э��̥ͷ���졣̥ͷ����ӳ��ڱ��ڵ�ճҺ����ˮ��Ȼ��Э��̥ͷ��λ������ת��ʹ̥��˫�羶��������ǰ����һ�¡�˫�������˫��Э��̥�弰��֫����Բ�λ���������¼̥�����ʱ�䡣̥�������1—2�����ڶ���������Ʋ��Ѫ������̥ͷ���������ƾ�ʱ�����ɽ��������Э��̥�������

������1999-1-063����—4����������ʼ����������ʱ���ǣ�1999����
A.���ڿ�ȫ�������ڼ�̥ͷʱ��
B.̥ͷ��¶ʹ��chun�����Ͻ���ʱ��
C.̥ͷ�Ź�ʱ��
D.̥ͷ��ʼ����ʱ��
E.̥�����ǰ��
�𰸣�B
��ִҵ2002-4-059��2������������¶ʱ����ʼ����������ʱ���Ǫ�(2002)
A�����ڿ�ȫʱ��
B��̥ͷ�ɼ���ʱ��
C��̥ͷ�Ź�ʱ��
D��̥ͷ��λʱ��
E��̥ͷ��¶ʹ��chun�����Ͻ���ʱ��
�𰸣�E��(2002) �𰸲μ������桶������ѧ�����ƽ̲ĵ�76ҳ��
��ִҵ2003-1-259�����ڿ�ȫ��ʼ����������ʱ��Ӧ��(2003)��
A����������ڿ���̥��ʱ��
B��̥ͷ��ʼ��¶ʱ��
C��̥ͷ��¶10����ʱ��
D��̥ͷ��¶��chun�����Ͻ���ʱ��
E��̥ͷ��ʼ�Ź�ʱ
�𰸣�B��
(4)�����п�ָ��������������̥�������Ʒ���ʱ����˺�Ѳ��ɱ����ߣ���ĸ���в������������������ߣ�Ӧ�л����п�����
(5)�����п���������������б�п��������������п�����
(8��10������)��
28�������������39�ܣ����ɹ���2Сʱ������ǰλ��̥�����á����������������B����̥ͷ˫����93 cm����ˮƽ��38 cm����2003����
������2003-1-318��—8����ʱ��ǡ���Ĵ���Ӧ�Ǫ�
A.���ʹ����� ��
B.������ע������ ��
C.������ע�����ϼ���
D.����ע��ά����K��1 ��
E.���ܹ۲���̽�չ��
�𰸣�E
��������2003-1-319��—9������������������̥ͷ����+3�����ڿ���4 cm����ʱ��ǡ���Ĵ���Ӧ�Ǫ�
A.�˹���Ĥ ��
B.������ע������ ��
C.�ò����ڹ���ʱ�Ӹ�ѹ��
D.���·���ˮ�೦ ��
E.���ʹ�������
�𰸣�A
������2003-1-320��—10�������ڿ�ȫ�������������ز鷢����ǻ���飬S=+4���������̥ͷǰض�ڹ�����ǰ������ʱ�Ĵ�������Ӧ�Ǫ�
A�����ʹ����� ��
B.�������У�ת��̥ͷ����ǯ���䪥
C.������ע�����ؼ��ٲ��̽�չ�����������䪥
D������ͬʱ����ע������(����)��
E.��ע������Һ�ڼ�ά����C��ͬʱ��ע�����(���䶡) ��
�𰸣�B
(635��637������)��
28�������������39�ܣ����ɹ���2Сʱ������ǰλ��̥�����ã����������������B����̥ͷ˫����9��3cm����ˮƽ��3��8cm����
��ִҵ2003-1-635��635����ʱ��ǡ���Ĵ���Ӧ��(2003)��
A�����ʹ�������
B��������ע�����ت�
C��������ע�����ϼ���
D������ע��ά����K��1��
E�����ܹ۲���̽�չ��
�𰸣�E��
��ִҵ2003-1-636��636�� ����������������̥ͷ����+3�����ڿ���4cm����ʱ��ǡ���Ĵ���Ӧ��(2003)
A���˹���Ĥ��
B��������ע�����ت�
C���ò����ڹ���ʱ�Ӹ�ѹ��
D�����·���ˮ�೦��
E�����ʹ�������
�𰸣�A��
��ִҵ2003-1-637��637�� �����ڿ�ȫ�������������ز鷢����ǻ���飬S=+4���������̥ͷǰض�ڹ�����ǰ������ʱ�Ĵ�������Ӧ��(2003) ��
A�� ���ʹ�������
B���������У�ת��̥ͷ����ǯ���䪥
C��������ע���������ٲ��̽�չ�����������䪥
D������ͬʱ����ע������(����)��
E����ע������Һ�ڼ�ά����C��ͬʱ��ע�����(���䶡) ��
�𰸣�B��
�����������̵��ٴ�����������
(һ)�ٴ����� �����ӹ�ǻ�ݻ�ͻȻ������С��̥�̲�����Ӧ��С�����ӹ��ڷ�����λ�����롣̥�̰��������У����ӹ����Ӳ�����Σ�̥�̰�������ӹ��¶Σ��¶α����ţ��ӹ���������α������ϣ��ӹ������ߴ����ϣ��ڰ����̥�̽����ӹ��¶Σ���������¶��һ����������ӳ���������������Ѫ���������Ƴ߲��ڲ����ܹ������Ϸ���ѹ�ӹ��¶�ʱ���ӹ�����������¶��������ٻ�����
̥�̰��뼰�ų���ʽ�����֣���̥�������ʽ��̥��̥�������ų�����ĸ�������ʽ��̥��ĸ�������ų���
(��)����
1������������
(1)����������������������̵�ܻ�������������������ʲ�����ǻ��ճҺ����ˮ�����ⷢ�������Է��ס�������������ޣ���ʾ��������ͨ����
��ִҵ2001-4-023�� 6�����������������Ӧ��(2001)
A�����ꪥ
B����ϴ�������沿��
C��������������
D���̼��������㲿��
E��ץ�����̥�̼�̥Ĥ��
�𰸣�C��(2001) �𰸲μ������桶������ѧ�����ƽ̲ĵ�77ҳ��
(2)���ռ����ּ������壺�Գ�����һ����ʱ�����ʡ��������������������估Ƥ����ɫ5������Ϊ���ݣ�ÿ��Ϊ0��2�֡�����Ϊl0�֣���������������7������ֻ�����һ�㴦����4��7��ȱ�������أ����������������˹���������������ҩ�ȴ�ʩ���ָܻ���4������ȱ�����أ���������ȣ��к�����ֱ���������ڲ�ܲ�������Ӧ�ڳ�����5����ʱ�ٴ�����(��llһ6—1)��
��11һ6—1���������ռ�(Apgar)���ַ�
����ȴ����������� ���� ִҵҽʦ����
��һƪ�����ڼ��������ִҵҽʦ����������������������ƣ�
��һƪ���������졪ִҵҽʦ����������������������ƣ�
��̳����
Ƶ��������
- ��״�ټ���—ִҵҽʦ������������������ڿ�ѧ
- ��Ѫѹ_ִҵҽʦ������������������ڿ�ѧ��
- ִҵҽʦ������������������ڿ�ѧ��֧��������
- �����ܲ�ȫ_ִҵҽʦ������������������ڿ�ѧ
- �������䡪ִҵҽʦ����������������������ƣ�
- ����ʧ��_ִҵҽʦ������������������ڿ�ѧ��
- ������_ִҵҽʦ������������������ڿ�ѧ��
- Ů����ֳϵͳ��֢—ִҵҽʦ�����������������
- ִҵҽʦ����������������������ƣ�Ů����ֳϵ
- ��Ⱦ������Ĥ��_ִҵҽʦ�������������������
ҽѧ�ƹ�
Ƶ����������
- 15ʳ�ܡ�θ��ʮ��ָ��������1��_ִҵҽʦ���������������...
- 14ִҵҽʦ�����������������������8��Ԫ�����ﲡ��
- 12��Ѫ�Լ���2��ִҵҽʦ������������������ڿ�ѧ��
- 10��Ѫ�Լ�����ִҵҽʦ������������������ڿ�ѧ��
- 9ִҵҽʦ���������������������14��Ԫ��С����Ѫϵͳ����
- 9ִҵҽʦ�����������������������19��Ԫ���¾�ʧ��
- 8ִҵҽʦ����ʵ�����ܲ����ؿ���Ŀ3
- 8���ﲡ����ִҵҽʦ����������������������ƣ�
- 8��Σ���ִҵҽʦ����������������������ƣ�
- 7ִҵҽʦ������������������ڿ�ѧ��֧��������