ִҵҽʦ������������������ڿ�ѧ������֢״������(��)
2013-02-03 23:38:01 ��Դ��37��ҽѧ�� ���ߣ� ���ۣ�0 �����
��Ѫ�ij���ԭ����������������������ѪҺ������ɫ�ɳ��ʺ졢������ɫ����ɫ���Ѫ��λ�������١��ٶȿ����йء�ע�������ϡ�����������Ѫ�����ݱ�Ѫ�İ���֢״������Ϻͼ�����ϡ�
һ��ԭ��ͬ��Ѫ���IJ��������ı�
1�������������
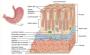
��������Ѫ��ѪҺ�ɸ����ų���Ϊ��Ѫ����Ѫ��ɫ�ɳ��ʺ졢������ɫ�����ͱ㣩��������Ѫ����ɷ����ɫ�ı䣬�辭��Ѫ�������ȷ���ߣ���Ϊ��Ѫ�㡣
��Ѫ�ij���ԭ�������
��1�����������������ӳ�Ѫ�����ٶȵIJ�ͬ���ɱ���Ϊ��Ѫ��ڱ㡣
��2��С�������� ����˲������˺������Գ�Ѫ�Ի����Գ��ס�Crohn����С�������ȡ�
��3����ֱ������
����ϸ��������������ˡ������Խ᳦�ס��᳦��������ҩ������Գ��ס��̡����ѵȡ�
��4����Ⱦ��Ѫ�� ���˺������˺������������岡�ȡ�
��5��ȫ���Լ���
��Ѫ����ѪС�����������������Ѫ�Ѳ���ά����C��Kȱ��֢�����༲���ȡ�
���� �ٴ�����
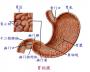
����������С����Ѫ���ڳ���ͣ��ʱ��ϳ����ʷ��ʺ�ɫ���ֳ����ͱ�����
����������Ѫ����ʱ��Ѫ���ʺ�ɫ��ɫ��
Ѫɫ�ʺ첻�����ϻ����ű�ǰ������Ѫ�γ������������ʾֱ�����ż�����
���װ��������ķ���Ϊ����ɫ��������ŧѪ����
����ϸ��������ΪճҺŧ����Ѫ�㣻
���Գ�Ѫ�Ի����Գ����ų�ϴ��ˮѪ����㣬����������ȳ�ζ��
��������֢״���ٴ�����
1����ʹ
��1���¸�ʹʱ��Ѫ���ŧѪ�㣬���ʹ�����ߣ������ϸ���������������Խ᳦�ס����װ��������ȼ�����
��2���������ˣ��и�Ѫѹ����״��������Ӳ��������ʷ���ڸ�ʹ����ֱ�Ѫ��Ӧ����ȱѪ�Գ����Ŀ��ܣ�
��3�����Է����ϸ�ʹ���ҳ�������������ԣ���Ѫ��ʹ�����ߣ���������������
��4���ϸ���ʹ���л�����Ѫ�ߣ�Ӧ���ǸΡ�������Ѫ��
2���Q���أ� ��ʾΪ�᳦��ֱ�����������������������Խ᳦��ֱ�����ȡ�
3�����ȣ������ڴ�Ⱦ�Լ�����������������Ѫ֢�������Գ�Ѫ�ȡ�θ�����᳦���ȡ�
4��ȫ����Ѫ����Ѫ����ѪС������������������Ѫ�Ѳ��ȡ�
5��Ƥ���ı䣺Ƥ����֩���뼰�����ߣ���Ѫ������������ѹ�йء�
6�������飺Ӧ���ǽ᳦��������ˡ�������Crohn����С�������������ȡ�
�ڶ�ʮ�˽� ֩����
������Ҫ��֩����ij�����λ���ص㡢�ٴ����塣
����������������֩����ij�����λ���ص㣬�䳣���ڼ����Ը��ס���Ӳ����
Ƥ��С����ĩ�˷�֧�������γɵ�Ѫ���룬����֩�룬��֩���롣
һ��������λ���ص�
���������ǻ�����ֲ����ڣ����桢�����ֱ����ϱۡ�ǰ�ۡ�ǰ�ؼ��粿�ȡ���С��һ��ֱ������ñ��ͷ�����������ϣ����ʱ����ǩ�����ѹ��֩�������ģ������״СѪ�������ˣ�ѹ��ȥ�����ָ����֡�
�����ٴ�����
֩����ij����������ԴƼ��ص�������ü����йء������ڼ����Ը��ס���Ӳ����
������⡿19֩���벻Ӧ���ֵIJ�λ�Ǫ�
A���沿��
B���粿��
C�����ز���
D��������
E��������
�𰸣�D
�ڶ�ʮ�Ž� ����
������Ҫ��������������ش�л��������ࡢ���������ϡ�ʵ���Ҽ�������飺�ι��ܡ�����ѧ��顢ѪҺѧ���ȡ�
�����������������������Ĺ�ϵ�����յ�������Դ�����䡢��ȡ����Ϻ���й����������࣬�����Ϊ��Ѫ�ԡ���ϸ���ԡ���֭�ٻ��ԡ������Է���Ѫ�Ի�����������Ѫ�Ի���ķ������ƺ�7�����������ո�ϸ���Ի���ķ������ƺ�6���ص㡣��֭�ٻ��Ի���ķ������ƺ�6���ص㡣�����Է���Ѫ�Ի���ķ������ơ�����������ݻ���ļ������Ҫ���ݲ�ʷ��֢״��������ʵ���Ҽ���������ۺ��жϡ�
����
����Ϊһ�ֳ������ٴ����֣�������Ѫ���ڵ�����Ũ�����ߣ��ߵ�����Ѫ֢����ʹ��Ĥ��Ƥ����ճĤ����Һ��������֯��Ⱦ�ɻ�ɫ������
����Ѫ���ܵ�����Ũ��Ϊ1.7��17.1μmol/L�����ܵ�����Ϊ34μmol/L���ٴ��ϼ��ɷ��ֻ��㣻��Ѫ���ܵ����س���������Χ�����ۿ��������㣬���Ϊ���Ի��㡣
һ�����������صĴ�л
��1�������ص���Դ��˥�Ϻ�ϸ�����ͷŵ�Ѫ�쵰��Ϊ�����ص���Ҫ��Դ��ռ80%��85%��10%��15%���������Թ�����δ�����ϸ����Ѫ�쵰�ף�����Ч��Ѫ������1%��5%���Ըε�����Ѫ���ؼ���Ѫ���صĵ����ʡ�
��2�������ص����������������������뵨���أ��ֳ��ǽ�ϵ����������뵨������Ѫѭ���и�����Ѫ�嵰���ϣ��γɵ�����-�嵰��������ص�����
��3�������ص���ȡ���ڸ���ڣ������ر���ϸ��ͻ����ȡ�������嵰���뵨���ط��룬�����ؽ����ϸ�����ɰ������嵰��Y��Z��Я������ת�˵������������ڵ����岿�֡�
��4�������ص���������뵨�����������ھ�������ȩ��ת��ø������������ȩ������ϣ��γ���ϵ�������
��5�������ص���й�����ܾ��߶��������䵽ëϸ����ͻ��ϸ���ܡ����ܶ����볦������ϵ����ؽ��볦ǻ���ɳ���ϸ����������û�ԭΪ��ԭ���������ų�����Ϊ�൨ԭ��С���ֻس��¶λ�᳦�����գ�ͨ���ž���Ѫ�ص��Σ�ת��Ϊ�����أ���δ��ת�����浨֭���볦�ڣ����в��ִӳ��������գ��γɵ����صĸγ�ѭ�����в��ִӳ��������յĵ����ؽ�����ѭ���������ų�����Ϊ��ԭ��
�����������
1����Ѫ�Ի���
��1������ͷ������ƣ����������ϸ�������ƻ���������Ѫ����ļ��������ܷ�����Ѫ�Ի��㣺����������Ѫ��ƶѪ���ڻ������Ѫ��ƶѪ��
��ϸ�������ƻ�ʱ�����ɹ����ķǽ�ϵ����أ�Զ������ϸ����ȡ����Ϻ���й���ȣ�ͬʱ��Ѫ��ƶѪ�����ȱ������ϸ���ƻ��ͳ��Ķ������ʣ�����������ϸ���ĵ����ش�л���ܣ�ʹ�ǽ�ϵ�����������Ѫ�����������㡣
��2����Ѫ�Ի�����������ٹ�Ĥ�����Ȼ�Ⱦ���ڼ��Է���ʱ�з��ȡ�������ʹ��Ƥ��ճĤ�������Բף���Ƥ��������������Ƣ���й���������ʢ�ı��֣���Ѫ���ܵ��������ߣ���ҪΪ�ǽ�ϵ�������������������ԭ�����������������Է���ʱ��Ѫ�쵰���ʽ���ɫ�� 24Сʱ������ԭ�ų������ӣ������Ŵ�������ϸ������ʱ����ϸ���������ӣ����к�ƶѪʱ���Խ��͡�
2����ϸ���Ի���
��1������ͷ������ƣ����ָβ���ϸ���㷺��������㡣���ϸ�����䣬�Ե�������ȡ����Ϻ���й���ܷ����ϰ����������൱���ķǽ�ϵ�����������Ѫ�У�ͬʱ���ϵ����ز�������������ϸС���ܣ���������ܰ�Һ��ѪҺ�У�����������㡣�����е����أ���ԭ����й���Ӹ�ϸ�������ٵ��ij̶ȶ�����
��2����ϸ���Ի������������Ƥ����Ĥ��dz��������ɫ��Ƥ����ʱ����������Ѫ���ǽ�Ϻͽ�ϵ����ؾ������������е��������ԣ���ԭ�����������ڼ����߷�ʱ��������ٵ�����ԭ���ٻ�ȱ����ͬ����������ԭ���������������ٻ�ȱ�磻��Ѫ��ת��ø�������ߣ���Ѫ�и��ײ�������ﳣ���ԣ��λ���֯���������Ըβ����������Ҫ���塣
3����֭�ٻ��Ի���
��1������ͷ�������
�ٸ�����������֭�ٻ��������ܹ��������е�ʯ֢�������׳桢�����ס���ͷ���ȡ�
�����϶˵ĵ�����ѹ���������ߣ��������������ʹ���ڵ�����֭�ٻ������ѣ���ֱ֭�ӻ����ܰ�Һ��������ѭ�������ʹѪ�н�ϵ��������ߣ�
�ڸ�����������֭�ٻ�������������ɳ����ʯ��ԭ���Ըΰ��ַ����ڵ��ܻ��γɰ�˨�ȣ��۸��ڵ�֭�ٻ������ڲ����Ը��ס�ҩ���Ի��㡢ԭ���Ե�֭Ӳ����
��2����֭�ٻ��Ի�����������ٷ�ɫ���ƣ����̻��̺�ɫ����Ƥ�������������������ڻ������ǰ����Ѫ�е��������ߣ�����ϵ�����Ϊ���������ض��������ֱ�ӷ�Ӧ�����������ԣ�����ԭ���ٻ�ȱ������������ԭ���ٻ�ȱ�磬�����dz��ɫ������ɫ����Ѫ���ܵ��̴�����������ø��γ-�Ȱ���ת��ø���ߡ�֬����-X���ԡ�
4�������Է���Ѫ�Ի���
ϵָ��ϸ���Ե����ص���ȡ����ϼ���й�����ϰ�����������øȱ�����¡�
���⣮��ȫ�������Ի���ʱ����ȷ����
A����ԭ��-�������أ�-��
B����ԭ������������(-)
C����ԭ��-�������أ�����
D����ԭ�����������أ�����
E���൨�أ�����
�𰸣�C
�����������Ի���ʱѪ��ϵ��������ߣ��������飨+������ԭ��-����
����ʮ�� ��ˮ
������Ҫ��ˮ�ij���ԭ�������ơ���Ϸ����벽�衢���������ļ�����ϡ�
���������������ո�ˮ�ij�����������ˮ���������Ϊ��Ӳ������ˮ������1000ml�ɷ����ƶ������������ո�ˮ�ļ�鷽���벽�衣ע�⸹ˮӦ������ԭ�����¸�����¡����Ҫ���ݲ�ʷ������֢״��������������ʵ���Ҽ�������ˮ�ij����������м�����ϡ�
һ������ԭ���뷢������
1����ˮ�ĸ����������
������ǻ��������Һ�壬һ�㲻����200ml����ǻ�ڻ��۹���Һ�弴��Ϊ��ˮ����ˮһ���1000��1500ml���ܾ�������鷢���ƶ���������
���IJ��������
��1����Ѫ��ϵͳ���������Ѫ����˥���İ��ס��ξ������ϵ���ǻ��������ȡ�
��2�����༰����ϵͳ����������ָ�Ӳ�����ΰ����ž���������Ѫ˨�γɵȡ����ಡ������ˮ����IJ�����
��3�����༲��������С�����ס���С�ܲ��䡢�����ȡ�
��4����Ĥ����������ָ�Ĥ�ס���Ĥ�����������������Ϊ�̷�����������
��5��Ӫ��ȱ�����͵�����ˮ�ס�ά����B1ȱ���ȡ�
��6���ܰ�ϵͳ��������˿�没����ǻ�ܰ������ص��ܻ����ӳع��衣
��7��Ů����ֳϵͳ���������������ѡ�Ů����ֳϵ������
��8����ǻ�������ѣ���θ������Ƣ���������ѵȡ�
��9��������ճҺ��ˮ�ס�Meig�ۺ������ѳ���ά�����и�ˮ��/����ˮ����
2����ˮ�ķ�������
��ˮ�Ļ��������ˮ�ĸ��ֻ�����ͬ���漰Һ�徲ˮѹ���ӡ�Ѫ��������ѹ�½����ܰ�ѭ�����衢�������ص�Ӱ���ȣ�������ǰ������Ϊ��Ҫ�����ž�������������ϵͳѪ����ѹ���߿����γɸ�ˮ���嵰����ά��Ѫ����ѹ����Ҫ���أ���˸�������Ѫ���嵰���½��ļ�����������������١������ϰ��ֻ�ϳ��½���ֽ����Ӿ������嵰���½����ܰͻ��������ܰ�����ת����������˿�没�������ص��ܻ����ӳع��裬ʹ�ܰͻ������衣��Ӳ��ʱ����Ѫ�����������ܰ�Һ�������࣬���������븹ǻ������ˮ���������ӳع��輰���������ѣ��������븹ǻ���γ������Ը�ˮ����֢����ʹ��ĤëϸѪ���������ӣ�����������������ˮ������Ѫ�����ټ���С���˹����½������ɵ���ˮ���������Ӷ��ٽ���ˮ�γɡ�
������Ϸ����벽��
��ˮӦ������ԭ�����¸�����¡����
1��������ȫ�����֣�����֬������갼���ԣ����ƶ���������
2��θ����������Ȼ������¡��ߵ��ʹ��������ƶ���������
3�����ѳ���������¡���Զ���ͻ�������������ƣ��������и��������ƶ������������࣬����һֱ�ߺ���ѹ���ڸ����ϣ�ֱ�߿��渹����������������ˮ���˲�����
4���������������Һ����Գƣ���������һ���µ��������X�ߡ�B�ͳ�����ȷ�
2006-3-039�����ѳ������븹ˮ��������������������
A��������
B������������¡
C������ߵ������
D.��������ߵ��ʹ���
E.��ѹ����ʱ��ֱ���渹����������
�𰸣�D
Э��ϰ��105���У�45�꣬����2���£����壺���ھ������ţ���ˮ��(+)��Ƣ�û��߸��ھ���Ѫ������Ϊ
A���ϡ����½�����
B���ϡ����½�����
C����������������
D����������������
E���겿�����ܳʷ���״
l05���𰸣�E
�������������ļ������
1����Ӳ��
����
һ��ԭ��ͬ��Ѫ���IJ��������ı�
1�������������
��������Ѫ��ѪҺ�ɸ����ų���Ϊ��Ѫ����Ѫ��ɫ�ɳ��ʺ졢������ɫ�����ͱ㣩��������Ѫ����ɷ����ɫ�ı䣬�辭��Ѫ�������ȷ���ߣ���Ϊ��Ѫ�㡣
��Ѫ�ij���ԭ�������
��1�����������������ӳ�Ѫ�����ٶȵIJ�ͬ���ɱ���Ϊ��Ѫ��ڱ㡣
��2��С�������� ����˲������˺������Գ�Ѫ�Ի����Գ��ס�Crohn����С�������ȡ�
��3����ֱ������
����ϸ��������������ˡ������Խ᳦�ס��᳦��������ҩ������Գ��ס��̡����ѵȡ�
��4����Ⱦ��Ѫ�� ���˺������˺������������岡�ȡ�
��5��ȫ���Լ���
��Ѫ����ѪС�����������������Ѫ�Ѳ���ά����C��Kȱ��֢�����༲���ȡ�
���� �ٴ�����
����������С����Ѫ���ڳ���ͣ��ʱ��ϳ����ʷ��ʺ�ɫ���ֳ����ͱ�����
����������Ѫ����ʱ��Ѫ���ʺ�ɫ��ɫ��
Ѫɫ�ʺ첻�����ϻ����ű�ǰ������Ѫ�γ������������ʾֱ�����ż�����
���װ��������ķ���Ϊ����ɫ��������ŧѪ����
����ϸ��������ΪճҺŧ����Ѫ�㣻
���Գ�Ѫ�Ի����Գ����ų�ϴ��ˮѪ����㣬����������ȳ�ζ��
��������֢״���ٴ�����
1����ʹ
��1���¸�ʹʱ��Ѫ���ŧѪ�㣬���ʹ�����ߣ������ϸ���������������Խ᳦�ס����װ��������ȼ�����
��2���������ˣ��и�Ѫѹ����״��������Ӳ��������ʷ���ڸ�ʹ����ֱ�Ѫ��Ӧ����ȱѪ�Գ����Ŀ��ܣ�
��3�����Է����ϸ�ʹ���ҳ�������������ԣ���Ѫ��ʹ�����ߣ���������������
��4���ϸ���ʹ���л�����Ѫ�ߣ�Ӧ���ǸΡ�������Ѫ��
2���Q���أ� ��ʾΪ�᳦��ֱ�����������������������Խ᳦��ֱ�����ȡ�
3�����ȣ������ڴ�Ⱦ�Լ�����������������Ѫ֢�������Գ�Ѫ�ȡ�θ�����᳦���ȡ�
4��ȫ����Ѫ����Ѫ����ѪС������������������Ѫ�Ѳ��ȡ�
5��Ƥ���ı䣺Ƥ����֩���뼰�����ߣ���Ѫ������������ѹ�йء�
6�������飺Ӧ���ǽ᳦��������ˡ�������Crohn����С�������������ȡ�
�ڶ�ʮ�˽� ֩����
������Ҫ��֩����ij�����λ���ص㡢�ٴ����塣
����������������֩����ij�����λ���ص㣬�䳣���ڼ����Ը��ס���Ӳ����
Ƥ��С����ĩ�˷�֧�������γɵ�Ѫ���룬����֩�룬��֩���롣
һ��������λ���ص�
���������ǻ�����ֲ����ڣ����桢�����ֱ����ϱۡ�ǰ�ۡ�ǰ�ؼ��粿�ȡ���С��һ��ֱ������ñ��ͷ�����������ϣ����ʱ����ǩ�����ѹ��֩�������ģ������״СѪ�������ˣ�ѹ��ȥ�����ָ����֡�
�����ٴ�����
֩����ij����������ԴƼ��ص�������ü����йء������ڼ����Ը��ס���Ӳ����
������⡿19֩���벻Ӧ���ֵIJ�λ�Ǫ�
A���沿��
B���粿��
C�����ز���
D��������
E��������
�𰸣�D
�ڶ�ʮ�Ž� ����
������Ҫ��������������ش�л��������ࡢ���������ϡ�ʵ���Ҽ�������飺�ι��ܡ�����ѧ��顢ѪҺѧ���ȡ�
�����������������������Ĺ�ϵ�����յ�������Դ�����䡢��ȡ����Ϻ���й����������࣬�����Ϊ��Ѫ�ԡ���ϸ���ԡ���֭�ٻ��ԡ������Է���Ѫ�Ի�����������Ѫ�Ի���ķ������ƺ�7�����������ո�ϸ���Ի���ķ������ƺ�6���ص㡣��֭�ٻ��Ի���ķ������ƺ�6���ص㡣�����Է���Ѫ�Ի���ķ������ơ�����������ݻ���ļ������Ҫ���ݲ�ʷ��֢״��������ʵ���Ҽ���������ۺ��жϡ�
����
����Ϊһ�ֳ������ٴ����֣�������Ѫ���ڵ�����Ũ�����ߣ��ߵ�����Ѫ֢����ʹ��Ĥ��Ƥ����ճĤ����Һ��������֯��Ⱦ�ɻ�ɫ������
����Ѫ���ܵ�����Ũ��Ϊ1.7��17.1μmol/L�����ܵ�����Ϊ34μmol/L���ٴ��ϼ��ɷ��ֻ��㣻��Ѫ���ܵ����س���������Χ�����ۿ��������㣬���Ϊ���Ի��㡣
һ�����������صĴ�л
��1�������ص���Դ��˥�Ϻ�ϸ�����ͷŵ�Ѫ�쵰��Ϊ�����ص���Ҫ��Դ��ռ80%��85%��10%��15%���������Թ�����δ�����ϸ����Ѫ�쵰�ף�����Ч��Ѫ������1%��5%���Ըε�����Ѫ���ؼ���Ѫ���صĵ����ʡ�
��2�������ص����������������������뵨���أ��ֳ��ǽ�ϵ����������뵨������Ѫѭ���и�����Ѫ�嵰���ϣ��γɵ�����-�嵰��������ص�����
��3�������ص���ȡ���ڸ���ڣ������ر���ϸ��ͻ����ȡ�������嵰���뵨���ط��룬�����ؽ����ϸ�����ɰ������嵰��Y��Z��Я������ת�˵������������ڵ����岿�֡�
��4�������ص���������뵨�����������ھ�������ȩ��ת��ø������������ȩ������ϣ��γ���ϵ�������
��5�������ص���й�����ܾ��߶��������䵽ëϸ����ͻ��ϸ���ܡ����ܶ����볦������ϵ����ؽ��볦ǻ���ɳ���ϸ����������û�ԭΪ��ԭ���������ų�����Ϊ�൨ԭ��С���ֻس��¶λ�᳦�����գ�ͨ���ž���Ѫ�ص��Σ�ת��Ϊ�����أ���δ��ת�����浨֭���볦�ڣ����в��ִӳ��������գ��γɵ����صĸγ�ѭ�����в��ִӳ��������յĵ����ؽ�����ѭ���������ų�����Ϊ��ԭ��
�����������
1����Ѫ�Ի���
��1������ͷ������ƣ����������ϸ�������ƻ���������Ѫ����ļ��������ܷ�����Ѫ�Ի��㣺����������Ѫ��ƶѪ���ڻ������Ѫ��ƶѪ��
��ϸ�������ƻ�ʱ�����ɹ����ķǽ�ϵ����أ�Զ������ϸ����ȡ����Ϻ���й���ȣ�ͬʱ��Ѫ��ƶѪ�����ȱ������ϸ���ƻ��ͳ��Ķ������ʣ�����������ϸ���ĵ����ش�л���ܣ�ʹ�ǽ�ϵ�����������Ѫ�����������㡣
��2����Ѫ�Ի�����������ٹ�Ĥ�����Ȼ�Ⱦ���ڼ��Է���ʱ�з��ȡ�������ʹ��Ƥ��ճĤ�������Բף���Ƥ��������������Ƣ���й���������ʢ�ı��֣���Ѫ���ܵ��������ߣ���ҪΪ�ǽ�ϵ�������������������ԭ�����������������Է���ʱ��Ѫ�쵰���ʽ���ɫ�� 24Сʱ������ԭ�ų������ӣ������Ŵ�������ϸ������ʱ����ϸ���������ӣ����к�ƶѪʱ���Խ��͡�
2����ϸ���Ի���
��1������ͷ������ƣ����ָβ���ϸ���㷺��������㡣���ϸ�����䣬�Ե�������ȡ����Ϻ���й���ܷ����ϰ����������൱���ķǽ�ϵ�����������Ѫ�У�ͬʱ���ϵ����ز�������������ϸС���ܣ���������ܰ�Һ��ѪҺ�У�����������㡣�����е����أ���ԭ����й���Ӹ�ϸ�������ٵ��ij̶ȶ�����
��2����ϸ���Ի������������Ƥ����Ĥ��dz��������ɫ��Ƥ����ʱ����������Ѫ���ǽ�Ϻͽ�ϵ����ؾ������������е��������ԣ���ԭ�����������ڼ����߷�ʱ��������ٵ�����ԭ���ٻ�ȱ����ͬ����������ԭ���������������ٻ�ȱ�磻��Ѫ��ת��ø�������ߣ���Ѫ�и��ײ�������ﳣ���ԣ��λ���֯���������Ըβ����������Ҫ���塣
3����֭�ٻ��Ի���
��1������ͷ�������
�ٸ�����������֭�ٻ��������ܹ��������е�ʯ֢�������׳桢�����ס���ͷ���ȡ�
�����϶˵ĵ�����ѹ���������ߣ��������������ʹ���ڵ�����֭�ٻ������ѣ���ֱ֭�ӻ����ܰ�Һ��������ѭ�������ʹѪ�н�ϵ��������ߣ�
�ڸ�����������֭�ٻ�������������ɳ����ʯ��ԭ���Ըΰ��ַ����ڵ��ܻ��γɰ�˨�ȣ��۸��ڵ�֭�ٻ������ڲ����Ը��ס�ҩ���Ի��㡢ԭ���Ե�֭Ӳ����
��2����֭�ٻ��Ի�����������ٷ�ɫ���ƣ����̻��̺�ɫ����Ƥ�������������������ڻ������ǰ����Ѫ�е��������ߣ�����ϵ�����Ϊ���������ض��������ֱ�ӷ�Ӧ�����������ԣ�����ԭ���ٻ�ȱ������������ԭ���ٻ�ȱ�磬�����dz��ɫ������ɫ����Ѫ���ܵ��̴�����������ø��γ-�Ȱ���ת��ø���ߡ�֬����-X���ԡ�
4�������Է���Ѫ�Ի���
ϵָ��ϸ���Ե����ص���ȡ����ϼ���й�����ϰ�����������øȱ�����¡�
���⣮��ȫ�������Ի���ʱ����ȷ����
A����ԭ��-�������أ�-��
B����ԭ������������(-)
C����ԭ��-�������أ�����
D����ԭ�����������أ�����
E���൨�أ�����
�𰸣�C
�����������Ի���ʱѪ��ϵ��������ߣ��������飨+������ԭ��-����
����ʮ�� ��ˮ
������Ҫ��ˮ�ij���ԭ�������ơ���Ϸ����벽�衢���������ļ�����ϡ�
���������������ո�ˮ�ij�����������ˮ���������Ϊ��Ӳ������ˮ������1000ml�ɷ����ƶ������������ո�ˮ�ļ�鷽���벽�衣ע�⸹ˮӦ������ԭ�����¸�����¡����Ҫ���ݲ�ʷ������֢״��������������ʵ���Ҽ�������ˮ�ij����������м�����ϡ�
һ������ԭ���뷢������
1����ˮ�ĸ����������
������ǻ��������Һ�壬һ�㲻����200ml����ǻ�ڻ��۹���Һ�弴��Ϊ��ˮ����ˮһ���1000��1500ml���ܾ�������鷢���ƶ���������
���IJ��������
��1����Ѫ��ϵͳ���������Ѫ����˥���İ��ס��ξ������ϵ���ǻ��������ȡ�
��2�����༰����ϵͳ����������ָ�Ӳ�����ΰ����ž���������Ѫ˨�γɵȡ����ಡ������ˮ����IJ�����
��3�����༲��������С�����ס���С�ܲ��䡢�����ȡ�
��4����Ĥ����������ָ�Ĥ�ס���Ĥ�����������������Ϊ�̷�����������
��5��Ӫ��ȱ�����͵�����ˮ�ס�ά����B1ȱ���ȡ�
��6���ܰ�ϵͳ��������˿�没����ǻ�ܰ������ص��ܻ����ӳع��衣
��7��Ů����ֳϵͳ���������������ѡ�Ů����ֳϵ������
��8����ǻ�������ѣ���θ������Ƣ���������ѵȡ�
��9��������ճҺ��ˮ�ס�Meig�ۺ������ѳ���ά�����и�ˮ��/����ˮ����
2����ˮ�ķ�������
��ˮ�Ļ��������ˮ�ĸ��ֻ�����ͬ���漰Һ�徲ˮѹ���ӡ�Ѫ��������ѹ�½����ܰ�ѭ�����衢�������ص�Ӱ���ȣ�������ǰ������Ϊ��Ҫ�����ž�������������ϵͳѪ����ѹ���߿����γɸ�ˮ���嵰����ά��Ѫ����ѹ����Ҫ���أ���˸�������Ѫ���嵰���½��ļ�����������������١������ϰ��ֻ�ϳ��½���ֽ����Ӿ������嵰���½����ܰͻ��������ܰ�����ת����������˿�没�������ص��ܻ����ӳع��裬ʹ�ܰͻ������衣��Ӳ��ʱ����Ѫ�����������ܰ�Һ�������࣬���������븹ǻ������ˮ���������ӳع��輰���������ѣ��������븹ǻ���γ������Ը�ˮ����֢����ʹ��ĤëϸѪ���������ӣ�����������������ˮ������Ѫ�����ټ���С���˹����½������ɵ���ˮ���������Ӷ��ٽ���ˮ�γɡ�
������Ϸ����벽��
��ˮӦ������ԭ�����¸�����¡����
1��������ȫ�����֣�����֬������갼���ԣ����ƶ���������
2��θ����������Ȼ������¡��ߵ��ʹ��������ƶ���������
3�����ѳ���������¡���Զ���ͻ�������������ƣ��������и��������ƶ������������࣬����һֱ�ߺ���ѹ���ڸ����ϣ�ֱ�߿��渹����������������ˮ���˲�����
4���������������Һ����Գƣ���������һ���µ��������X�ߡ�B�ͳ�����ȷ�
2006-3-039�����ѳ������븹ˮ��������������������
A��������
B������������¡
C������ߵ������
D.��������ߵ��ʹ���
E.��ѹ����ʱ��ֱ���渹����������
�𰸣�D
Э��ϰ��105���У�45�꣬����2���£����壺���ھ������ţ���ˮ��(+)��Ƣ�û��߸��ھ���Ѫ������Ϊ
A���ϡ����½�����
B���ϡ����½�����
C����������������
D����������������
E���겿�����ܳʷ���״
l05���𰸣�E
�������������ļ������
1����Ӳ��
����
����ȴ�������ִҵҽʦ ���� �������� ����֢״������
��һƪ��ִҵҽʦ������������������ڿ�ѧ������֢״������(��)
��һƪ��ִҵҽʦ������������������ڿ�ѧ������֢״������(��)
��̳����
Ƶ��������
- ��״�ټ���—ִҵҽʦ������������������ڿ�ѧ
- ��Ѫѹ_ִҵҽʦ������������������ڿ�ѧ��
- ִҵҽʦ������������������ڿ�ѧ��֧��������
- �����ܲ�ȫ_ִҵҽʦ������������������ڿ�ѧ
- �������䡪ִҵҽʦ����������������������ƣ�
- ����ʧ��_ִҵҽʦ������������������ڿ�ѧ��
- ������_ִҵҽʦ������������������ڿ�ѧ��
- Ů����ֳϵͳ��֢—ִҵҽʦ�����������������
- ִҵҽʦ����������������������ƣ�Ů����ֳϵ
- ��Ⱦ������Ĥ��_ִҵҽʦ�������������������
ҽѧ�ƹ�
Ƶ����������
- 15ʳ�ܡ�θ��ʮ��ָ��������1��_ִҵҽʦ���������������...
- 14ִҵҽʦ�����������������������8��Ԫ�����ﲡ��
- 12��Ѫ�Լ���2��ִҵҽʦ������������������ڿ�ѧ��
- 10��Ѫ�Լ�����ִҵҽʦ������������������ڿ�ѧ��
- 9ִҵҽʦ���������������������14��Ԫ��С����Ѫϵͳ����
- 9ִҵҽʦ�����������������������19��Ԫ���¾�ʧ��
- 8ִҵҽʦ����ʵ�����ܲ����ؿ���Ŀ3
- 8���ﲡ����ִҵҽʦ����������������������ƣ�
- 8��Σ���ִҵҽʦ����������������������ƣ�
- 7ִҵҽʦ������������������ڿ�ѧ��֧��������